53岁男性,左髋部不适感1年余。常规行DR、CT以及MR检查,病理结果显示左股骨病变内见不成熟骨小梁,间质为少量疏松的纤维组织。该患者最终被诊断为……
【病例介绍】
男,53岁,左髋部不适感1年余(图1~3)。
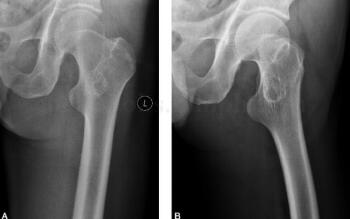
图1 DR:左股骨粗隆间见低密度区,周围可见硬化环
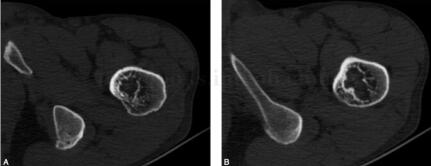
图2 CT:左侧股骨粗隆间可见不规则骨质密度减低区,大小约为2.9cm×2.5cm,边缘硬化,其内密度略混杂,周围软组织未见异常
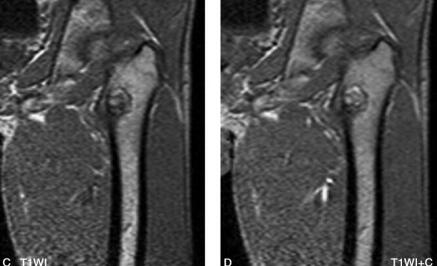
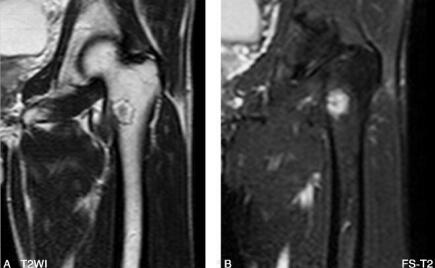
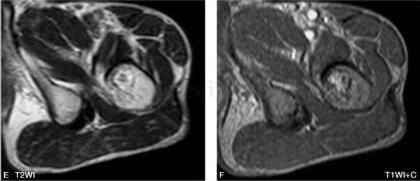
图3 MR:左侧粗隆间可见类圆形异常信号改变,边缘环形低信号,其内信号
【诊断】
骨纤维异常增殖症(图4)
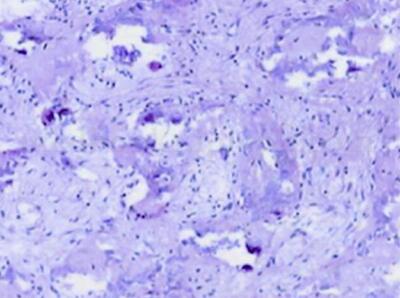
图4 病理:镜下:左股骨病变内见不成熟骨小梁,间质为少量疏松的纤维组织。诊断:骨纤维异常增殖症
一、概述
骨纤维异常增殖症亦称骨纤维结构不良(以下简称骨纤),系正常的骨组织逐渐为增生的纤维组织所代替的一种疾患,分为单骨型、多骨型和Albright综合征。后者为一侧多骨发病同时伴有同侧皮肤色素沉着,性早熟等内分泌紊乱表现。本病有多骨发病趋势,病因至今不明。多数是儿童时期发病,进展缓慢,病程较长,于青春期或成年被发现。初期局部无症状,随后病变部位有酸痛或间歇性疼痛,患处骨有增粗、隆起或有肿块,病变发展到一定阶段肢体可畸变,轻微外伤可致病理性骨折。发病部位多见于四肢长骨,肋骨、骨盆和颅骨也可发生,四肢骨近侧端较远侧端受累机会多,多位于骨干和干骺部,几乎所有的多骨型病变均累及股骨。
二、影像学表现
(一)X线平片
1.四肢管状骨
病变局限在长管状骨骨干或干骺部,主要为各种形态的骨密度减低,少数骨密度增高,病变累及骨骺软骨板或骨骺时常影响肢体的发育。其影像学表现与纤维组织增生的程度和新生骨小梁的含量及其成熟程度密切相关。
(1)囊状膨胀性改变:病理以纤维组织为主,可见骨样组织及不成熟的纤维骨小梁。X线可表现为单囊、多囊、囊内散在条索状骨嵴和致密斑点影为本病的特点,边缘清楚稍有硬化,髓腔不规则增宽。
(2)毛玻璃改变:常在囊状膨胀性改变的基础上出现,使骨破坏区透亮度如毛玻璃样模糊不清。病理表现主要为有较多成熟的细条状或纤细不规则的骨小梁,纤维组织较少。正常骨皮质与髓腔的界限消失,皮质变薄而完整,内缘毛糙呈波浪状,有时可见粗细不等的骨嵴和钙化斑点,常见于长管骨和肋骨。
(3)丝瓜瓤状改变:镜下病灶表现为相对均一的纤维组织中间夹杂不规则排列呈网格状的粗大骨小梁。X线可见骨膨胀增粗,皮质变薄,骨小梁粗大、扭曲,以粗大管状骨和肋骨好发,常表现为沿长骨纵轴方向分布的粗大骨纹,横行骨纹较少,颇似丝瓜瓤状,病变与正常骨质分界清楚。
(4)骨硬化改变:病理上主要以密集、相互集结的成熟骨小梁为主,有少量纤维组织。X线表现为呈斑点状或斑块状如象牙骨质样密度增高,病变中可见散在的骨结构。有患者在骨破坏区周围出现广泛增生硬化。
(5)混合性密度增高:是上述病灶相互混杂,或交替存在,病理上亦有相应改变。同一患者往往以上各种表现并存,以其中一种表现为主。在病变早期,以纤维组织为主,随着病变进展和新生骨小梁数量增多及骨小梁不断的成熟,病变逐渐表现为毛玻璃、象牙质样改变。
2.颅面骨
颅面部骨纤维异常增殖症常单侧发病,以颅底居多;面骨依次为上颌骨、下颌骨、颧骨。病变部位骨质呈膨胀性生长,而造成病变区或其周围自然孔道、裂隙或窦腔的狭窄或闭塞。上颌骨病变可引起面部隆起,上颌窦腔狭窄或消失;筛骨病变可引起鼻道的狭窄,出现鼻塞等症状;蝶骨病变可引起视神经管及颅底自然孔道的狭窄变形,引起相应临床症状;眼眶诸骨病变可引起眼眶狭窄,出现眼球突出、视力下降等临床表现;颞骨病变可引起外、内耳道及鼓室的狭窄、闭塞,出现耳鸣耳聋及面神经等相关症状,如侵犯颞颌关节可引起颞下颌关节窝变浅,出现颞颌关节功能障碍;枕骨病变可引起枕骨大孔的狭窄变形;额骨病变可引起颅腔的狭窄及外突畸形。颅面部骨纤维异常增殖症多累及多块骨骼,病变范围较广。
3.骨骼畸形和病理骨折
骨骼畸形常见于骨盆及下肢骨,严重者下肢呈钩形弯曲,其中以股骨和胫骨多见,次为骨盆和上肢骨。病理骨折以股骨最多见,可反复、多次骨折。一般骨折处骨膜增生和骨痂形成较少。
4.恶变
骨纤维异常增生症可恶变为骨肉瘤、软骨肉瘤和巨细胞肉瘤,其中以纤维肉瘤和骨肉瘤最多。大多表现为在骨纤维异样增殖症骨改变的背景上出现局限性溶骨性破坏,皮质中断,有瘤骨形成,甚至出现骨膜三角和软组织肿块。
(二)CT
CT分辨率高于X线平片,对骨内的囊变、破坏、钙化和骨化显示较好,CT横断面克服了X线平片前后重叠的缺点,可用于头颅、脊椎和骨盆等重叠较多的部位的检查。单囊或多囊病变主要见于四肢骨,表现为骨干膨胀,皮质变薄,其内有囊状透亮区,囊内可见毛玻璃样钙化,也可见粗大的骨小梁,部分病灶有硬化缘。硬化型病变多见于颅面骨或颅盖骨,骨硬化特点是非一致性密度增高,在硬化区内有散在颗粒状透亮区。颅盖骨的病变一般累及外板和板障,向外膨胀,使内外板间距增宽,但也可较明显地累及内板,向颅内突出,受累骨质表现为膨大、增厚和囊性改变,呈毛玻璃样或硬化改变。
(三)MRI
MRI能通过任意断面显示病灶和髓腔分隔,更清晰显示周围软组织受累的情况,而且能通过病灶信号特点评价其病理成分。病灶T1WI多呈低至等信号,而T2WI信号变化较大,病理结果显示,T2WI呈现高信号的病灶比低信号者有更少的骨小梁、更少的细胞成分及胶原纤维。由于骨纤在病变的不同阶段可有不同的病理改变,如病灶内存在较多囊变及坏死液化,则在T1WI呈低信号,在T2WI呈高信号。而病灶内的出血、软骨岛、残存的骨髓脂肪等成分,则在T1WI和T2WI均呈高信号。病灶内的钙化和周边的硬化在T1WI和T2WI均呈明显的低信号。增强扫描病灶可见不同程度的强化,这是因为在病灶的中心有较多小血管而且周边有大量的血窦,同时表明病灶代谢活跃。
三、鉴别诊断
骨纤多发生在青少年,好发于干骺-骨干区,病变范围较广泛,而骨膨胀轻微,骨密度常不均匀,可见粗大条纹或见钙化骨化影,或呈毛玻璃密度,发生在颅骨常见广泛增生硬化。四肢长骨及颅骨均可出现骨骼增粗增大变形。应与下列病变鉴别:
1.骨囊肿
易见于四肢长管状骨,以肱骨上段、股骨上段干骺端处多见,病变发生于骨干骺端的骨松质内,随着年龄的增长,病变逐渐向骨干中段移位。病灶为中心性,骨干形成对称性膨胀。早期虽可有一些不规则小梁,但晚期随着囊肿内骨质吸收液化,骨小梁亦消失,病变区低密度明显。而骨纤的囊状透亮区内充盈纤维组织及钙化不良的骨组织,故其密度减低不如骨囊肿明显。
2.非骨化性纤维瘤
多为单发病灶,偏心性生长,病灶较小,呈多房分叶状透亮区,其内密度较骨纤低,髓腔侧有多弧状较厚的硬化缘,外壁变薄,并膨胀外突。
3.内生软骨瘤
常见于手、足短管骨的多发性病变,如累及长骨骨干则显出多房性透亮区,破坏区内常见斑点状及环状钙化。
4.骨巨细胞瘤
常为单发病变,多见于股骨下段、胫骨上段和桡骨远端长管骨骨端。呈偏心性膨胀性骨破坏,内部密度较低,其间有纤维间隔,破坏区与正常骨分界清楚。周围无骨质增生硬化缘,病变范围较局限。
5.甲状旁腺功能亢进
由于甲状旁腺分泌过剩的激素,导致骨吸收加速和钙磷大量丢失,表现为周身骨普遍质疏松,骨吸收可表现为普遍性和局限性。骨吸收部位被纤维组织所替代,即形成纤维性骨炎。局限性骨破坏区可引起液化而形成囊肿,其中含棕色液体,称为棕色瘤。骨膜下或软骨下骨吸收,使皮质边缘不规则。指骨骨膜下骨吸收为本病的特征性表现。血生化检查,血钙高、血磷低、碱性磷酸酶可升高,尿磷增高。
6.畸形性骨炎
多见于中老年,很少见于青少年。本病特征是在发病过程中同时出现骨质吸收和骨质增生,新生骨骨化不全,结构紊乱,完全改变了正常骨结构。多首先起于一骨,逐渐涉及多骨。发生于长骨时病变主要累及皮质骨,多有明显皮质增厚、皮质分层,分层的骨皮质内呈现粗大的骨纹、毛糙。受累骨干可粗大及弯曲变形;发生于颅骨时,内外板均显著增厚界限消失。实验室检查血碱性磷酸酶显著升高。
7.骨化性纤维瘤
二者均为纤维组织及其衍生的矿化物取代正常骨组织的良性骨病变,在病理上均可见增生的纤维组织及散在分布的成熟或不成熟骨组织。骨化性纤维瘤好发于20~30岁,女性多见。多累及颌骨和颅骨,少见于长骨,多需与颅面部骨纤相鉴别。早期X线表现常显示类圆形骨质破坏,被薄的骨壁所包围。当肿瘤继续生长时,则肿物的密度加大,可呈毛玻璃状或间有斑点状、棉絮状、网纹状致密钙化影。二者在密度上差别不明显,骨化性纤维瘤表现为以髓腔为中心向四周膨胀性生长,多单骨受累,边界清楚,可与骨纤相鉴别。
8.脑膜瘤
发生于颅底特别是蝶骨大翼区脑膜瘤有时易与本病混淆。前者表现以累及内板为主的局限性骨质破坏和增生,骨皮质增生肥厚明显,典型病例尚可见有砂粒状钙化;而骨纤好发于板障和外板,受累骨以骨膨大为主,骨皮质较薄、边缘多清晰、锐利。
(环球医学编辑:余霞霞)
免责声明
版权所有©人民卫生出版社有限公司。 本内容由人民卫生出版社审定并提供,其观点并不反映优医迈或默沙东观点,此服务由优医迈与环球医学资讯授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
来源:《疑难病例影像诊断评述》
作者:郭启勇 卢再鸣
页码:97-101
出版:人民卫生出版社





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
