58岁男性患者,甲状腺癌外院二次术后3年余,发现右颈肿物1个月余。行穿刺细胞学检查提示发现癌细胞,病理会诊考虑甲状腺滤泡状癌,颈胸CT检查提示双颈、上纵隔淋巴结转移瘤。如何治疗?
【病例简介】
患者男,58岁。因甲状腺癌外院二次术后3年余,右颈肿物1个月余,于2012年10月16日收住院手术治疗。2009年5月因甲状腺肿物在外院行甲状腺右叶次全切除术,术后无声音嘶哑,术后病理为“甲状腺髓样癌”,遂于术后12天行甲状腺右残叶切除,右颈清扫术,术后无声音嘶哑,右肩麻木,抬举受限。2012年9月份患者自行发现右下颈部肿物,无不适,1个月后来本院就诊,行穿刺细胞学检查提示发现癌细胞,病理会诊考虑甲状腺滤泡状癌,颈胸CT检查提示双颈、上纵隔淋巴结转移瘤。门诊拟以“甲状腺癌外院术后双颈、纵隔淋巴结转移”收住院手术治疗。患者发病以来,精神正常,食欲较差,睡眠不安,体重无明显改变。平素体健,否认“高血压病”“糖尿病”等慢性病史,否认家族肿瘤史。
【影像学及特殊检查】
1.2012年9月29日颈胸部CT
“甲状腺髓样癌外院术后”复查,所见如下:
(1)甲状腺呈局切术后改变,残余甲状腺腺体密度不均匀,可见低密度灶,请结合超声及临床。
(2)左侧上颌窦黏膜下囊肿,余扫描范围咽、喉、鼻窦未见明显异常。
(3)双下颈深、上纵隔1、3、3A、4R区可见多发淋巴结肿大,大者约2.8cm×3.0cm,考虑为多发转移瘤(图1)。
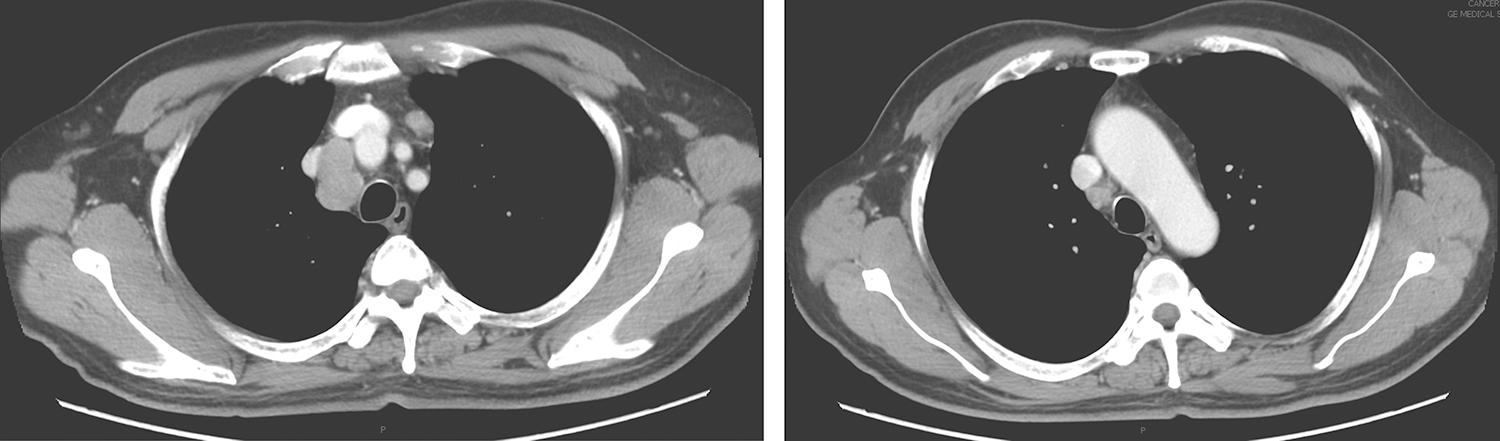
图1 胸部增强CT示上纵隔多发肿大淋巴结
(4)右肺结节,密度稍高,倾向陈旧病变,请密切随诊。
(5)未见胸腔积液及心包积液。
2.2012年10月17日颈部超声
甲状腺局部切除术后,甲状腺峡部可探及不均质回声区,范围约2.6cm×0.9cm,CDFI可探及血流信号。双下颈及双锁骨上可探及数个低回声结节和肿物,边界尚清,分叶状,右侧大者约3.5cm×1.9cm,左侧大者约3.0cm×2.0cm,CDFI可探及丰富血流信号。双上颈未探及明显肿大淋巴结。
超声诊断:
(1)甲状腺峡部所见,不除外肿瘤复发。
(2)双下颈及双锁骨上淋巴结转移。
3.病理会诊
甲状腺肿瘤,局灶包膜浸润,结合免疫组化结果提示甲状腺滤泡癌。免疫组化结果显示:TG(++),TTF1(+),CK19(-),Chromogranin A(-),Synaptophysin(-),Calcitotin(-)。
【入院诊断】
甲状腺滤泡状癌外院术后复发,双颈及上纵隔淋巴结转移。
【治疗经过】
2012年10月22日在全麻下行甲状腺全切除,双侧颈淋巴结清扫(右Ⅲ~Ⅳ区,左Ⅱ~Ⅵ区),胸骨劈开上纵隔淋巴结清扫术。
手术过程:
患者取仰卧位,麻醉成功后,常规消毒铺巾,颈前领式切口,颈阔肌下翻瓣,先行右颈部Ⅲ、Ⅳ区淋巴结清扫,而后行左颈部Ⅱ~Ⅴ区淋巴结清扫,颈清扫完毕后行甲状腺全切除,双Ⅵ区淋巴结清扫,术中见甲状腺左叶不大,未及明确结节,右甲状腺残叶可触及直径1cm结节,质硬。颈部手术完成后第2肋间L型劈开胸骨行上纵隔淋巴结清扫,术中见右上纵隔、无名静脉后方、无名动脉下方多发肿大淋巴结,均予以清扫;创面彻底止血后,置引流管,逐层关闭术腔,手术顺利。术中患者生命体征平稳,术毕安返病房。
【术后处理】
1.观察生命体征的变化。
2.观察颈部引流的量和颜色。
3.术后静脉补充钙剂,避免低钙引起的不适。
4.2012年10月23日实验室检查 甲状旁腺素(PTH)28.54pg/ml,血清降钙素(CAL)<2.00pg/ml,癌胚抗原(CEA)1.22ng/ml。
5.建议术后给予同位素治疗。
【术后病理】
甲状腺癌外院二次手术后。
双侧甲状腺(甲状腺右残叶)、(甲状腺左叶)分化差的癌,结合免疫组化符合甲状腺滤泡状癌,肿瘤侵及包膜外纤维脂肪及横纹肌组织。未累及颈前组织。
淋巴结转移性癌(11/51):
(1)(右下颈淋巴结)冰及冰余1/1。
(2)(右下颈清扫)1/7。
(3)(左颈2区淋巴结清扫)0/6。
(4)(左颈3区淋巴结清扫)0/7。
(5)(左颈4区淋巴结清扫)1/9。
(6)(左颈5区淋巴结清扫)0/9。
(7)(右气管食管沟清扫)0/2。
(8)(上纵隔清扫)6/6,另见胸腺组织。
(9)(左气管食管沟淋巴结)2/4,另见甲状旁腺免疫组化结果显示:CK19(-),Calcitotin(-),ChromograninA(-),Synaptophysin(-),TG(+++),TTF1(+++)。
【术后随诊】
1.2015年10月28日胸部X线片“甲状腺癌术后”,所见如下:
(1)胸骨呈术后改变,局部见金属丝影。
(2)右肺下叶后基底段胸椎旁可见一高密度结节,大小约2.0cm×1.9cm,侧位相与胸10椎体相重叠,建议胸部CT扫描。另见右肺中野第4前肋重叠处可见斑片影,请随诊或结合胸部CT检查。
(3)左肺未见明确结节及实变。
(4)双肺门不大,纵隔不宽,心影不大。
(5)双侧膈肌位置正常,双侧肋膈角锐利。
2.2015年11月19日外院CT提示双肺结节,考虑转移。外院同位素治疗4次,具体剂量不详,外院骨扫描提示,肺部结节不摄碘。建议内科治疗。
3.2017年7月22日电话随诊 因内科无特效药物,未行药物治疗,一直在当地复查,建议来本院接受靶向药物的试验治疗。
【专家点评】
甲状腺滤泡状癌为甲状腺癌组织类型中的其中一种,与甲状腺乳头状癌统称为分化型甲状腺癌。据美国Mao等(2016)报道,其发生率占所有甲状腺癌的9.2%,居第2位。甲状腺滤泡状癌的诊断主要依据病理组织学检查,但病理学诊断有时也相当困难。镜下:可见不同分化程度的滤泡,有时分化好的滤泡癌很难与腺瘤区别,须多处取材、切片,注意是否有包膜和血管侵犯加以鉴别;分化差的呈实性巢片状,瘤细胞异型性明显,滤泡少而不完整。因此,穿刺细胞学和术中冰冻病理检查难以诊断。包膜、血管(包括癌块内微血管)、淋巴管浸润是恶性的指标,但并非所有的标本中都能见到,因此,对所有呈滤泡性结构的肿瘤,即使细胞学或组织学检查结果为良性,仍需提高警惕。甲状腺滤泡状癌手术治疗原则对已确诊者行患侧腺叶加峡部切除或全甲状腺切除;对不能肯定者,应以患侧腺叶加峡部切除为好,可减少再次手术的难度。中央区淋巴结清扫应在确保甲状旁腺和喉返神经无损伤的前提下完成;颈侧淋巴结不常规预防性清扫。
2012年中国版《甲状腺结节和分化型甲状腺癌诊疗指南》明确指出分化型甲状腺癌的根本治疗目的为:
1.切除肿瘤原发灶、扩散至甲状腺被膜外的病变组织及受累颈部淋巴结。
2.降低与治疗和疾病相关的致残率。
3.对肿瘤进行精确分期。
4.便于在术后适当时机行131I放疗。
5.便于医师在术后长期精确监控疾病的复发情况。
6.有利于将肿瘤的复发和转移危险控制在最低。该指南对分化型甲状腺癌推荐:①原发灶:应用全/近全甲状腺切除术或甲状腺腺叶+峡部切除术;②中央区:术中在有效保留甲状旁腺和喉返神经情况下,行病灶同侧中央区淋巴结清扫术;③颈部:对临床颈部非中央区淋巴结转移(cN1b)的患者行侧颈区淋巴结清扫;对部分临床颈部中央区淋巴结转移(cNla)的患者,行择区性颈淋巴结清扫术。
分化型甲状腺癌手术后,应选择性应用131I清甲治疗,其目的:①利于通过血清Tg和131I全身显像(WBS)监测疾病进展;②是131I清灶治疗的基础;③可能治疗潜在的肿瘤病灶。
分化型甲状腺癌手术后应及时给予TSH抑制治疗,TSH抑制治疗最佳目标值应满足:既能降低分化型甲状腺癌的复发、转移率和相关死亡率,又能减少外源性亚临床甲亢导致的不良反应,提高生活质量。近年来,TSH抑制治疗的理念发生了转变,提倡兼顾分化型甲状腺癌患者的肿瘤复发危险度和TSH抑制治疗的不良反应风险,制定个体化治疗目标,摒弃单一标准。本指南借鉴这一理念,根据双风险评估结果,建议在不同时期设立相应TSH抑制治疗目标,一般TSH控制在0.1~0.5mU/L。
2018年5月美国国家综合癌症网络(NCCN)发布了甲状腺癌指南2018年第1版,指南推荐发生外侵和转移的甲状腺滤泡状癌时,行甲状腺全切除,对颈部临床明确或穿刺证实的患者行受累区域的治疗性颈清扫,否则,可行甲状腺腺叶和峡部切除;如果肿瘤无残存,以下情况指南推荐可选择性应用碘治疗:①原发灶2~4cm;②较小的血管侵犯;③颈部淋巴结转移;④术后非刺激性Tg<5~10ng/ml;⑤镜下切缘阳性。而对下列情况指南推荐应用碘治疗:①肉眼可见甲状腺外侵犯;②原发灶>4cm;③广泛的血管侵犯;④术后非刺激性Tg>5~10ng/ml;⑤明确的或怀疑远处转移的病变。
对甲状腺滤泡状癌术后和碘治疗推荐TSH抑制,其抑制水平,对明确肿瘤残留或复发高危的患者,TSH控制在0.1mU/L以下;对无明确肿瘤残留或复发低危的患者,TSH控制在参考范围的低限或以下,一般控制在0.5mU/L;对长期无瘤患者TSH可维持在参考范围。同时指南对长期TSH抑制的患者推荐每日口服1200mg钙剂和1000U维生素D。
对于分化型甲状腺癌,尤其病理确诊为滤泡癌,结合术前影像学检查,能手术者尽可能行甲状腺全切除、转移灶清除。该患者术前影像学检查甲状腺局部复发、颈部及纵隔多发淋巴结转移,故行甲状腺残叶及复发灶切除、转移区域治疗性淋巴结清扫,术后给予131I清甲治疗4次,符合NCCN治疗指南,不幸的是3年后发生肺转移,且肺转移灶不吸碘。中国版指南明确指出131I清灶治疗适用于无法手术切除、但具备摄碘功能的DTC转移灶(包括局部淋巴结转移和远处转移)。治疗目的为清除病灶或部分缓解病情。清灶治疗的疗效与转移灶摄取131I的程度和131I在病灶中的滞留时间直接相关,还受到患者年龄、转移灶的大小和部位,以及病灶对131I的辐射敏感性等因素的影响。年轻患者获得治愈的可能性较大,软组织和肺部的微小转移灶易被清除;已形成实质性肿块的转移灶或合并骨质破坏的骨转移,即使病灶明显摄取131I,清灶治疗的效果也往往欠佳。因此,该患者由于转移灶不摄取碘,未再接受131I治疗而带瘤生存。近年来,随着靶向药物在临床中的应用,一些靶向药物,如索拉非尼、阿罗替尼等,在分化型甲状腺癌中取得了一定疗效,肿瘤得到了控制和缓解。因此,我们建议患者如果条件允许,应接受靶向治疗。
总之,甲状腺滤泡癌血行转移为其最常见的转移途径,临床较少发生淋巴结转移,对临床淋巴结阴性的患者可不做预防性淋巴结清扫,但是,一旦有临床淋巴结转移,能手术切除者,均应行淋巴结清扫,术后给予131I清甲治疗或131I清灶治疗,对于转移灶不摄碘者,可考虑行靶向药物治疗。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
人卫知识数字服务体系





 Copyright © 2023 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2023 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.