59岁女性,入院2年前摔伤左膝部,在当地医院就诊,经X线检查,诊断为“左胫骨平台骨折”,行手术治疗,石膏6周后行膝关节功能锻炼。结果左膝关节逐渐出现外翻畸形,1年后在当地医院二次手术取出内固定物,左膝关节外翻畸形逐渐加重,感疼痛。如何治疗?
【病例介绍】
患者,女,59岁,因左膝部骨折术后畸形2年于2012年11月11日入院。约于2年前摔伤左膝部,在当地医院就诊,经X线检查,诊断为“左胫骨平台骨折”,行手术治疗,石膏6周后行膝关节功能锻炼,左膝关节逐渐出现外翻畸形,1年后在当地医院二次手术取出内固定物,左膝关节外翻畸形逐渐加重,感疼痛。入院时查体,左膝关节外翻畸形,局部无明显压痛及骨异常活动,左膝关节伸0°,屈曲90°受限,侧方应力试验阳性,抽屉试验、轴移试验、麦氏试验阴性。X线及CT片(图1、图2)示:左胫骨外侧平台陈旧性骨折,外侧平台前侧关节面塌陷移位明显,部分关节面塌陷达24mm,膝关节退行性改变,膝关节外翻畸形。


图1 左膝术前正侧位X线片

图2 术前CT片
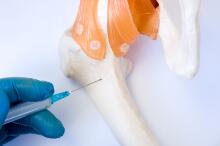
入院后完善各项检查,择期行左膝关节表面假体置换术,术中外侧平台骨质缺损较大,应用10mm垫片,加用胫骨延长柄(图3)。复查X线片(图4)示假体安装准确,左下肢力线良好,切口甲级愈合。术后1天指导患者行功能锻炼,逐渐下床负重行走,出院时左膝关节可屈曲110°。术后1年复查,左膝关节活动度0°~120°,稳定性良好,无疼痛不适,患者自我评价良好。

图3 左膝关节术中情况


图4 术后正侧位X线片
【误诊、误治原因分析】
影响胫骨平台骨折复位的因素较多,包括错误地采用保守治疗方法、术前检查不完善、术中暴露不充分、内固定选择不当、植骨不充分、固定不当致两髁分离或内聚、术后功能锻炼不当负重过早等。该病例为老年女性,存在绝经后骨质疏松,外侧平台骨折术中植骨不充分,无法给予外侧平台关节面可靠支撑,术后负重过早,致外侧平台前外侧关节面塌陷严重,膝关节功能障碍。
【对策】
胫骨平台骨折是一种常见损伤,常见于轻微创伤后的老年人及遭受高能量创伤的中青年人。胫骨平台表面发生骨折分离或塌陷时,由于表面高低不平,塌陷的平台不负重,应力集中于抬高侧,导致单位面积上的压力增加,并影响关节软骨细胞再生能力,从而产生创伤性关节炎。正常负重时,胫骨平台同时承受轴向与外翻或内翻应力,内、外侧受力基本相同,但行走时内侧较外侧受力多,当平台表面发生力学轴线改变时,导致局部单位面积上的压力增加,此压力超过关节软骨再生能力时,也可产生创伤性关节炎。实验证明,当关节面塌陷超过1.5mm时,关节内压力发生明显改变,当超过3mm时,局部压力明显增高,当塌陷、关节内外翻畸形导致膝关节不稳定时,其预后更差。
胫骨平台骨折早期复位不佳,致骨折畸形愈合,功能障碍。保守治疗适用于康复要求低,可代偿的残留关节畸形,力线基本恢复的稳定的膝关节,关节僵硬或强直于功能位,以及未发生创伤性关节炎者。手术重建可以充分利用关节组织的再生能力,恢复关节活动度,恢复关节面平整和关节稳定性,矫正肢体畸形和关节过度应力,使一些以前认为没有希望的关节恢复令人满意的功能。当然,不是所有的残留畸形都能手术矫正,对于难以修复或修复后效果不佳,甚至需要多次手术的陈旧性胫骨平台骨折,膝关节功能严重障碍,无法避免发生创伤性关节炎,以及年龄大于50岁的病人可以考虑全膝关节置换术。
陈旧性胫骨平台骨折的全膝关节置换术前应充分做好手术的设计和合适的假体准备,需合理的手术切口、良好的手术视野显露、轻柔的操作、熟练的软组织平衡及全膝置换技巧。最好由具备处理复杂创伤和全膝关节置换手术能力的医师来完成,才能有效降低术后较高的并发症发生率。胫骨平台骨折畸形愈合常合并不同程度、不同类型的骨质缺损。对于包容型骨缺损可以通过自体的截骨块植骨充填。对于非包容型骨缺损,可采用骨水泥或骨水泥+螺钉(Rebar技术)修复,也可使用不同厚度的金属垫片修复。患者长期无法正常负重行走,常合并不同程度的骨质疏松,如骨质疏松较严重,影响对胫骨假体的支撑,应加用胫骨延长柄,以有效分散应力,减少胫骨假体松动、下沉的几率。除了陈旧的胫骨平台骨折畸形,患者常常合并其他结构的损伤如半月板撕裂、交叉韧带和侧副韧带的损伤或断裂,在施行TKA手术前医生应全面评估。对于创伤后造成的后交叉韧带(PCL)损伤和功能不全,手术应选择PCL不保留型或替代型假体,这种假体可以简化操作,增加手术显露。对于侧副韧带部分功能不全、内外侧软组织及伸屈膝轻度不平衡的病例,可以采用内外翻限制性假体,如:TC3、CCK等,利用其髁间较高的凸轮增加内外翻的稳定性。如韧带完全断裂只能使用旋转形铰链膝。术中应在膝关节的稳定性和假体的限制性之间达到良好的平衡,以最小的假体限制达到最大的关节稳定,盲目地增加假体的限制性和对关节稳定性的误判,均会影响假体的使用寿命。陈旧性胫骨平台骨折的侧副韧带功能不全可以是原发的,也可以是继发的松弛,术中麻醉作用可能影响对于侧方稳定性的判断,本组1例术中检查及透视均未发现侧方软组织存在不平衡,选用后稳定型假体,术后拍片显示内、外侧间隙不等,行佩戴支具保护下锻炼3个月,随访两年未发现膝关节不稳定。
文献报告创伤性关节炎的TKA发生感染的比例较高,术中常规使用含抗生素的骨水泥。切口应避开创伤后形成的瘢痕,尽量利用前次的手术切口,操作中注意皮下止血尽量不用电刀,减少皮下分离,避免皮肤坏死。本组1例既往两次手术采用前外侧切口,因切口偏外侧,故采用标准切口入路,术后出现新旧切口间皮肤张力性水疱,经对症处理后愈合,提示若膝前同时存在多个纵行切口,应选择最外侧的那个。胫骨平台骨折遗留的钉孔是造成假体周围骨折的主要原因,建议存在内固定物者,应分期手术,待钉道愈合后再行关节置换。骨折畸形愈合会妨碍TKA术中正确的截骨和假体的安放。有人报道创伤后关节炎如伴有骨性结构的畸形,TKA术后假体位置错误的发生率超过50%。胫骨内外髁分离移位,横径增宽,如假体充分覆盖,则下方缺乏可靠支撑,易发生松动,应保证假体下方骨皮质的完整,避免假体覆盖在不可靠的骨面上。有塌陷者在施行胫骨近端截骨时容易为塌陷的关节面所误导,发生诸如截骨平面不与胫骨解剖轴垂直、截骨水平过低等错误,手术应以未损伤侧关节面为参照进行截骨,或者术前根据腓骨小头的高度确定截骨水平(不低于腓骨小头截骨),并充分评估关节面塌陷及侧副韧带松弛情况,减少初次截骨量,以免截骨过多出现膝关节不稳定。由于骨质硬化,愈合困难,非包容型骨质缺损的修复不建议植骨,可根据骨质缺损程度不同,选用骨水泥、骨水泥+螺钉或金属垫片。胫骨平台后方塌陷会妨碍胫骨后倾角的正确判断,使术者无意中加大胫骨截骨的后倾角度,术中应依靠正常的胫骨解剖轴确定角度的大小。病人可以合并关节僵硬和屈曲挛缩畸形,手术应松解挛缩的软组织,特别是后方的关节囊,但创伤后组织增生粘连,解剖结构不清,应避免粗暴盲目的操作。如屈曲挛缩仍不能纠正,必要时增加股骨远端的截骨量,并结合牵引来矫正畸形,这样可避免因牵拉造成腓总神经损伤。
陈旧性胫骨平台骨折处理难度较大,可采用保守治疗、手术重建及全膝关节置换等方法。严重的软组织和(或)骨缺损、无法重建的残留畸形及老年患者是全膝关节置换术的适应证,通过熟练的软组织平衡及全膝置换技巧,可以取得满意的治疗效果。
(环球医学编辑:余霞霞)
免责声明
版权所有©人民卫生出版社有限公司。 本内容由人民卫生出版社审定并提供,其观点并不反映优医迈或默沙东观点,此服务由优医迈与环球医学资讯授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
来源:《骨伤科误诊误治案例分析与对策》
作者:李无阴 周中华
页码:463-466
出版:人民卫生出版社





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.