81岁老爷爷,因“咳嗽1个月,气促伴发热1周”入院,经验性抗感染治疗无显效,如何进一步诊断和治疗?
【病例简介】
患者男性,81岁。主因“咳嗽1个月,气促伴发热1周”入院。患者1个月前无明显诱因下出现咳嗽,干咳为主,1周前出现咳嗽加重,伴明显气促、发热、轻微头痛,最高体温39℃,血氧饱和度降至90%。至我院急诊查血常规:白细胞8.68×109/L,中性粒细胞92.8%,单核细胞3.4%。动脉血气分析:pH 7.461,动脉血二氧化碳分压4.3kPa,动脉血氧分压7.04kPa,动脉血氧饱和度88.7%。胸部CT:右肺下叶实变。急诊予以“哌拉西林/他唑巴坦4.5g/次,2次/d”抗感染治疗2天后,症状未见明显好转。为求进一步诊治收入我科。
入院查体:T 38.9℃,P 90次/min,R 30次/min,BP 90/56mmHg。神志清楚,自主体位,步入病房。全身皮肤黏膜未见黄染、出血点,未及浅表淋巴结肿大。颈软,无抵抗,无颈静脉怒张。胸廓对称无畸形,两肺呼吸音粗,右下肺可闻及湿性啰音,未闻及胸膜摩擦音。心率90次/min,律齐,各瓣膜听诊区未闻及病理性杂音。腹软,无压痛、反跳痛、肌紧张,肝脾肋下未及,肝肾区无叩击痛,双下肢无水肿。四肢肌力正常,生理反射存在,病理反射未引出。
既往史及个人史:冠心病史;糖尿病史15年,服用“格列美脲+二甲双胍”治疗;吸烟史25包年,已戒烟3年;无手术、外伤史,否认肝炎、结核、伤寒、血吸虫等传染病史。否认食物、药物和花粉过敏史,否认输血史,否认疫区居留史,无特殊不良嗜好。育1子1女,配偶、子女均健康。家族史无特殊。
【病例解析】
问题1:患者的初步诊断是什么?
综合分析患者病情特点:①老年男性急性起病,以发热、咳嗽、咳痰伴胸闷、气短为主诉;②胸部CT提示肺实变影;③血气分析提示重度低氧血症,呈持续下降;④血压下降至90/56mmHg;⑤外院经验性抗感染治疗无显效。按照CURB-65评分标准,满足1项得1分:①意识障碍;②尿素氮>7mmol/L;③呼吸频率≥30次/min;④收缩压<90mmHg或舒张压≤60mmHg;⑤年龄>65岁。死亡风险评估:0~1分为低危;2分为中危;3~5分为高危。患者满足③④⑤项共计3分,属于高死亡风险患者,应住院治疗。按照《中国成人社区获得性肺炎诊断和治疗指南(2016年版)》重症社区获得性肺炎(community acquired pneumonia,CAP)的诊断标准:符合下列1项主要标准或≥3项次要标准者可诊断为重症肺炎。主要标准:①需要气管插管行机械通气治疗;②脓毒症休克经积极液体复苏后仍需要血管活性药物治疗。次要标准:①呼吸频率≥30次/min;②氧合指数≤250mmHg;③多肺叶浸润;④意识障碍和/或定向障碍;⑤血尿素氮≥7.14mmol/L;⑥收缩压<90mmHg,需要积极的液体复苏。由于患者随时需要气管插管辅助通气,并符合多项次要标准,因此,患者诊断为重症CAP,收治于RICU。
初步诊断:
1.CAP重症,CURB-65:3分
2.Ⅰ型呼吸衰竭
3.2型糖尿病
问题2:CAP初始经验性抗感染治疗失败原因?
CAP初始经验性抗感染治疗失败主要见于以下原因:①经验性用药未覆盖致病原;②耐药病原菌感染;③药物用法、用量不规范;④CAP诊断有误。CAP需要在排除肺结核、炎症性肺癌、各种特发与继发肺间质病、肺水肿、肺不张、肺栓塞、急慢性嗜酸性粒细胞肺炎及肺血管炎等后,才能够明确诊断。据此,我们积极完善以下检查:
辅助检查(2018-12-02):
血常规:白细胞:8.68×109/L,中性粒细胞:92.8%,单核细胞:3.4%,嗜酸性粒细胞:0。
肝功能:谷丙转氨酶:58U/L,天冬氨酸转氨酶:58U/L,余化验结果正常。
肾功能:肌酐:106μmol/L,血尿素氮:16.6mmol/L。
心肌酶谱:肌红蛋白:388.1ng/ml,氨基末端利钠肽前体:592.5pg/ml。
动脉血气分析:pH:7.461,二氧化碳分压:4.3KPa,氧分压:7.04kPa,氧饱和度:88.7%。氧合指数:250。
动脉血气分析(2018-12-03,吸入氧浓度49%):pH:7.461,二氧化碳分压:4.73kPa,氧分压:13.04kPa,氧饱和度:97.5%;氧合指数:199。
血糖:11.0mmol/L,糖化血红蛋白:8.7%。
DIC:国际标准化比值(INR):1.19,凝血酶原时间:13.5s,部分活化凝血酶原时间:38.7s,D-二聚体:2.76 FEUmg/L。
降钙素原(PCT):3.1ng/ml。
C反应蛋白(CRP):>207mg/L。
血沉(ESR):41mm/h。
肿瘤标志物:癌胚抗原(CEA):12.7μg/L,铁蛋白:>2000ng/ml,细胞角蛋白19片段(CY211):6.87ng/ml,神经元特异性烯醇化酶(NSE):17.13ng/ml,余肿瘤指标均在正常范围。
呼吸道病原体IgM抗体(九联)(2018-12-03):均阴性。
T-SPOT(血)(2018-12-03):阴性。
自身抗体(2018-12-03):均阴性。
痰培养(2018-12-08):白色假丝酵母菌。
EKG(2018-12-03):窦性心动过速,前间壁异常Q波。
头颅CT(2018-12-03):双侧额定叶、侧脑室旁缺血灶,脑萎缩。
胸部CT扫描:右肺下叶大片云絮样渗出,部分呈圆形实变结节影;实变以近胸膜下为主,近扇形或楔形,胸膜多受累(图1)。
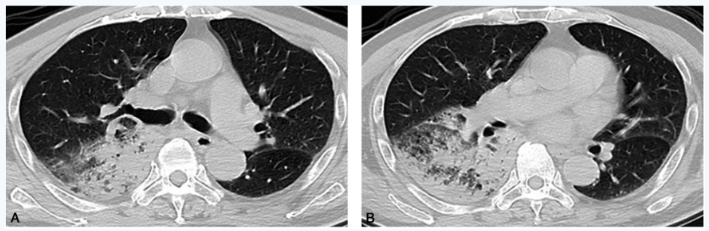
图1 胸部CT扫描:右肺下叶背段(A)和基底段(B)大片云絮样渗出影,部分融合实变,以胸膜下实变为著
综合分析上述检查结果:①患者CAP导致呼吸衰竭进行性加重,达到中度ARDS标准;②合并肝、肾功能和心功能等多脏器损害;③血沉、CRP等炎性指标升高,PCT升高;④常规病原学检查未发现明确致病原;⑤由急诊延续至病房的哌拉西林/他唑巴坦联合莫西沙星经验性抗感染治疗无效;⑥未发现肺结核、炎症性肺癌、急性肺栓塞、急慢性嗜酸性粒细胞肺炎及肺血管炎等鉴别诊断依据,因此,考虑患者为少见病原菌感染。
问题3:如何明确病原学诊断?
患者入院后,常规病原学检查未发现明确致病原,因此我们将气管镜肺泡灌洗液(BALF)和肺穿刺活检标本送mNGS检测以明确病原学。肺穿刺病理报告:(右下肺)少量肺组织内见纤维素性渗出伴脓肿形成。送检病原微生物宏基因组检测结果显示:在BALF和肺组织中均检出鹦鹉热衣原体序列。追问病史,患者发病前曾在菜市场多次购买活家禽,有明确家禽接触史,综上,诊断鹦鹉热衣原体肺炎。
【最终诊断】
1.社区获得性肺炎(CAP)重症鹦鹉热衣原体肺炎,CURB-65∶4分
2.急性呼吸窘迫综合征(ARDS)
3.2型糖尿病
问题4:如何选择鹦鹉热衣原体肺炎的最佳目标治疗方案?
细胞壁合成阻断药青霉素类和头孢菌素类等β-内酰胺类抗菌药物不能抑制衣原体的生长繁殖,治疗无效;氨基糖苷类亦无效。成人鹦鹉热衣原体肺炎首选米诺环素或多西环素等四环素类或阿奇霉素等,氟喹诺酮类亦有明显疗效。根据衣原体生长繁殖的特点,疗程以10~14天为宜。全身状况明显改善时可改为口服。如为无基础疾病的年轻人,当临床表现明显改善时,即使胸部X线检查和血沉未恢复正常亦可停药。通过全面的支持治疗以改善全身症状,当病灶累及双肺出现低氧血症/呼吸衰竭时,可予以氧疗和呼吸支持,同时应用糖皮质激素以减轻全身炎症反应和加快肺部炎症吸收。
【治疗】
1.莫西沙星,400mg/d,静脉滴注;
2.甲泼尼龙,40mg/次,2次/d,静脉推注;
3.高流量氧疗;
4.营养支持治疗。
经过上述治疗,体温基本恢复正常,气短症状改善。患者于2018年12月14日体温再次升高,动脉血气分析(吸入氧浓度70%):pH:7.44,PaO2:11.03kPa,PaCO2:5.28kPa,SaO2:95%。复查胸部CT(2018-12-14)示:右肺、左肺下叶炎症,部分实变;双侧胸腔积液、心包积液,提示病情较前明显加重(图2)。遂即调整抗生素:美罗培南联合多西环素方案。多西环素100mg/次,2次/d,静脉滴注,2天后体温恢复正常,咳嗽、咳痰和气喘症状均明显缓解。
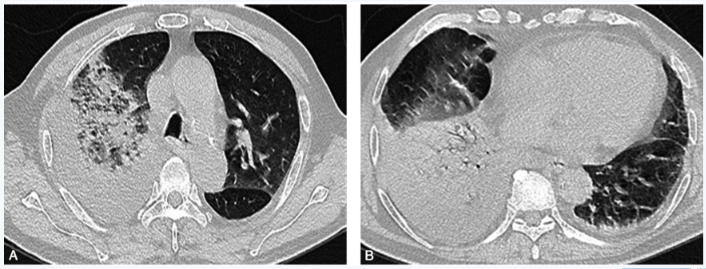
图2 胸部CT扫描:肺部渗出影较前加重,右肺上叶部分实变(A);右肺下叶完全实变(B);双侧胸腔积液,以右侧为著
2018年12月26日患者出现腹泻症状,呈稀水样,体温再次升高至38.7℃,予蒙脱石散+酪酸梭菌活菌片改善肠道功能,腹泻症状未见明显好转。复查血常规、肝肾功能、电解质等回报:白细胞:14.23×109/L,中性粒细胞:76.3%,总蛋白:55g/L,白蛋白:24g/L,钾:2.9mmol/L,D-二聚体:4.5 FEUmg/L,降钙素原:4.35ng/ml;血氧饱和度:93%~95%(心电监护)。考虑长期使用抗生素致肠道菌群失调相关的伪膜性肠炎。
问题5:何为伪膜性肠炎?
伪膜性肠炎是一种主要发生于结肠和小肠的急性纤维素渗出性炎症,多系在应用抗生素后导致正常肠道菌群失调,难辨梭状芽孢杆菌大量繁殖,产生毒素而致病。该病多发生于老年人、重症患者、免疫功能低下及外科大手术后的患者,其临床表现轻重不一,可仅为轻度腹泻,也可出现高热、严重腹泻、水电解质紊乱、中毒性巨结肠,甚至危及生命。该病病情重,治疗不及时病死率高。由于广谱抗生素和免疫抑制剂的广泛应用,伪膜性肠炎在院内,尤其是ICU的发病率呈上升趋势。化验检查周围血白细胞计数增多,以中性粒细胞增多为主。便常规检查无特异性改变,仅有白细胞,肉眼血便少见。有低白蛋白血症、电解质失平衡或酸碱平衡失调。
因患者原有肺部感染未完全控制,调整为抗菌谱相对窄的抗感染方案:哌拉西林/他唑巴坦联合多西环素,同时加用甲硝唑、万古霉素口服,辅以纠正低蛋白血症。至2019年1月2日,患者咳嗽、气喘症状明显缓解,腹泻症状明显改善,复查胸部CT(2019-01-02):肺部渗出性病灶较前明显吸收,双侧少量胸腔积液(图3)。
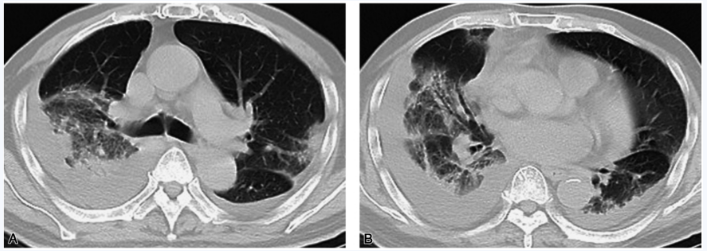
图3 胸部CT扫描:右肺渗出性阴影明显吸收,双侧胸腔积液
【随访】
患者院外继续多西环素100mg/次,2次/d,口服,共计10天。再次复查胸部CT示:原有双下肺病灶基本吸收消散,残留纤维条索影,双侧胸腔积液基本吸收。遂停药观察。
【病例点评】
1.鹦鹉热衣原体肺炎的临床特点
鹦鹉热衣原体广泛存在于鸟类和哺乳类动物体内。鹦鹉热衣原体能适应较干燥的环境。感染方式主要为飞沫传播,即吸入干燥后的病鸟排泄物中的鹦鹉热衣原体;病鸟唾液中亦可排泄衣原体。鹦鹉热可分为表现为流感样症状的典型肺炎型或肺炎症状不明显的败血症型。大多数患者感染后经1~2周潜伏期后以高热急性起病,表现为头痛、疲劳乏力、肌肉痛、关节痛等,常伴有相对缓脉、肝功能损害。呼吸系统症状有干咳或咳痰,重症时出现血痰、发绀。病情轻重不一,轻者表现为上呼吸道炎和支气管炎,重者表现为肺炎。如治疗不当而引发ARDS和重症肺炎时,可并发脑脊髓膜炎、多器官功能障碍、DIC、休克等,甚至死亡。胸部体征因病情不同而异。胸部X线检查典型病例表现为自肺门向外周延伸的间质性炎症。实验室检查白细胞正常,C-反应蛋白和血沉升高,肝功能中度异常。因此鹦鹉热衣原体肺炎的确诊需要详细询问病史。当饲养的鸟死亡时尤应怀疑。即使未饲养鸟类,亦常有去家禽市场、宠物店或鸟类观赏机构等接触史。mNGS病原学宏基因组检测提高了鹦鹉热衣原体早期病原学诊断的准确率,使得越来越多的患者实现了早期目标治疗,极大地降低此类患者的死亡率。
2.鹦鹉热衣原体肺炎的目标治疗
鹦鹉热衣原体肺炎的治疗用药选择同肺炎支原体或肺炎衣原体感染。红霉素的剂量为2g/d(0.5g/次,4次/d)。红霉素耐药者可用四环素类,如多西环素,第1天0.2g,以后每次0.1g,2次/d。治疗须持续10~14天(肺炎支原体)或21天(肺炎衣原体),以免复发。米诺环素因有较高的脂溶性而被用于肺炎支原体感染中枢神经系统并发症的治疗,0.1g/次,2次/d。新型大环内酯类药物中,克拉霉素用法为0.5g/次,2次/d,疗程10~14天(肺炎支原体)或21天(肺炎衣原体);阿奇霉素用法为第1天0.5g,后4天0.25g/次,2次/d。体外试验证实,克拉霉素对肺炎衣原体作用最强,阿奇霉素对肺炎支原体作用最强。呼吸喹诺酮类药物如左氧氟沙星、莫西沙星、加替沙星也是非常有效。
(何赞辉 朱柠 李圣青)
【参考文献】
[1]中华医学会呼吸病学分会.中国成人社区获得性肺炎诊断和治疗指南(2016年版)[J].中华结核和呼吸杂志,2016,(4):253-279.
[2]OPOTA O,BROUILLET R,GREUB G,et al.Methods for Real-Time PCR-Based Diagnosis of Chlamydia pneumoniae,Chlamydia psittaci,and Chlamydia abortus Infections in an Opened Molecular Diagnostic Platform[J]. Methods Mol Biol,2017,1616:171-181.
[3]KNITTLER M R,SACHSE K.Chlamydia psittaci:update on an underestimated zoonotic agent[J].Pathog Dis,2015,73(1):1-15.
(环球医学编辑:常路)
免责声明
版权所有©人民卫生出版社有限公司。 本内容由人民卫生出版社审定并提供,其观点并不反映优医迈或默沙东观点,此服务由优医迈与环球医学资讯授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
来源:《呼吸与危重症医学疑难与危重病例精选》
作者:李圣青
页码:22-27
出版:人民卫生出版社





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
