67岁男性,因“咳嗽1个月,发热1天”入院。该患者阵发性干咳为主要症状,结合影像学双下肺实变影,血象提示白细胞升高,首先考虑感染性病变。但患者经抗生素治疗无好转,如何进一步诊断和治疗?
【病例简介】
患者男性,67岁。主因“咳嗽1个月,发热1天”入院。患者1个月前无明显诱因出现阵发性干咳,无明显昼夜节律,偶伴少许白色泡沫痰。无发热、咯血、呼吸困难等不适,当时未予重视。2周前患者咳嗽加重,快走时出现气急,休息可缓解。遂至当地医院就诊,查血常规:白细胞:10.1×109/L,中性粒细胞:6.9×109/L,CRP:66.9mg/L。胸片示:两下肺野感染性病变。初步诊断为“肺炎”,予以“阿奇霉素0.5g/d,静脉滴注”联合“头孢替安2.0g,2次/d,静脉滴注”抗感染治疗。1周后复诊,胸部CT示:双下肺多发斑片、实变影,较前无好转。予以更换抗生素方案为“左氧氟沙星”0.5g/d,静脉滴注,联合“哌拉西林/他唑巴坦”4.5g,每8小时一次,静脉滴注,继续抗感染治疗1周,患者咳嗽、气急症状未见好转。入院1天前患者出现发热,体温38.8℃,无畏寒、寒战,自服退热药后热退,今日门诊就诊,为进一步诊断和治疗收入我科。自患病以来,患者精神可,胃纳稍差,睡眠正常,大小便正常,近2个月体重下降3kg。
入院查体:T 36.5℃,P 83次/min,R 18次/min,BP 102/80mmHg,步入病房,精神可。全身浅表淋巴结未触及肿大,口唇无发绀。气管居中,颈静脉无怒张,甲状腺无肿大。胸廓对称无畸形,无桶状胸,肋间隙无增宽或狭窄,胸壁静脉无曲张。胸壁无压痛,无皮下捻发音,胸骨无压痛。呼吸动度双侧对称,无胸膜摩擦感,双侧语音震颤正常,双肺叩诊呈清音。左肺呼吸音低,未闻及干湿性啰音;右下肺可闻及少许湿性啰音,偶闻爆裂音。心率83次/min,律齐,各瓣膜听诊区未闻及病理性杂音。腹平软,无压痛、反跳痛,肝脾肋下未触及,肝肾区无叩击痛,移动性浊音阴性。双下肢无水肿。四肢肌力正常,病理反射未引出。
既往史及个人史:5年前行“阑尾切除术”,否认高血压、糖尿病等慢性病史,否认吸烟饮酒史。否认肝炎、结核、伤寒、血吸虫等传染病史。否认食物药物过敏史。预防接种史不详。个人无烟酒嗜好。长期居住上海,否认疫区居留及不良特殊嗜好。家族史无特殊。
辅助检查:
血常规(外院,入院2周前):白细胞:10.1×109/L,中性粒细胞:6.9×109/L,CRP:66.9mg/L。
胸部CT平扫(外院,入院1周前):双下肺多发斑片、实变影,右下肺为著(图1)。
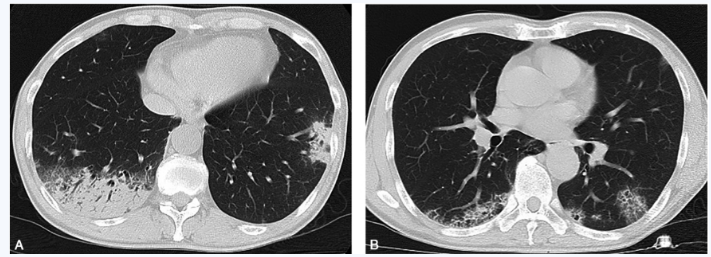
图1 胸部CT表现:两肺多发斑片高密度影,两下肺为著,伴支气管充气征(A),部分呈网格状改变(B)
初步诊断:
肺部阴影原因待查:感染性?免疫性?肿瘤性?
【病例解析】
问题1:患者病情特点及下一步诊疗方案?
患者系老年男性,亚急性起病。阵发性干咳为主要症状,结合影像学双下肺实变影,血象提示白细胞升高,首先考虑感染性病变。患者经抗生素治疗无好转,需考虑:①是否抗感染方案未针对致病病原体或者剂量不足。②如果是非感染性疾病,67岁男性伴有纳差、体重减轻,需考虑肿瘤性疾病,如肺炎型肺癌等。③抗感染治疗无效的肺部阴影还需考虑免疫性疾病的可能。因此,为进一步明确诊断需要病原学检查、肿瘤指标和免疫指标检查,必要时需有创检查以明确病原学和病理学诊断。
入院后完善上述检查,结果如下:
血常规:白细胞:9.56×109/L,血红蛋白:120g/L,血小板:462×109/L,中性粒细胞:75.6%,淋巴细胞:12.9%,单核细胞:7.2%,嗜酸性粒细胞:4.0%,嗜碱性粒细胞:0.3%。
血沉:109mm/h,CRP:74mg/L,PCT:0.33ng/ml。
痰涂片:①查见G+球菌链状排列;②查见G-杆菌。
痰培养:正常菌群生长。
痰结核涂片:涂片未见抗酸杆菌。
痰真菌涂片及培养:阴性。
呼吸道病原体九联抗体检测:阴性。
隐球菌荚膜抗原检测:阴性。
肿瘤标志物组套:阴性。
电子支气管镜检查:各管腔通畅,未见明显异常。对右肺下叶后基段进行灌洗,送检脱落细胞学及病原学检查(结果均阴性)。
支气管肺泡灌洗液常规:镜下所见:淋巴细胞、单核组织巨噬细胞增生伴嗜酸性粒细胞增多;细胞计数:有核细胞:500×106/L,纤毛柱状上皮细胞:5%,嗜酸性粒细胞:25%,淋巴细胞:30%,巨噬细胞:25%,中性粒细胞:15%。
分析:目前病原学未找到感染的相关证据,肺泡灌洗液中嗜酸性粒细胞明显增高,需进一步分析可能原因。
问题2:肺泡灌洗液中大量嗜酸性粒细胞如何分析?
BALF中嗜酸性粒细胞比例增高为主的疾病,见于嗜酸性粒细胞肺炎、支气管哮喘或变应性支气管肺曲霉菌病等。隐源性机化性肺炎肺泡灌洗液以淋巴细胞总数和比例增加为主,也有中性粒细胞(特别在早期)和嗜酸粒细胞比例增加。针对该患者进行鉴别分析:①哮喘:既往无哮喘病史,本次发病有活动后气急表现,但肺部听诊未闻及哮鸣音。肺功能未提示舒张实验阳性等支持诊断,故暂不考虑哮喘。②嗜酸性粒细胞肺炎:患者以咳嗽、咳痰、气急表现为主,嗜酸性粒细胞肺炎需考虑,但外周血嗜酸性粒细胞比例为4%,在正常范围内,需进一步病理学检查协助鉴别。③隐源性机化性肺炎:患者咳嗽、咳痰、发热,肺部影像学以双下肺实变影为主要表现,外周病变为主,部分病灶呈现磨玻璃结节、网格影,BALF细胞学分类符合隐源性机化性肺炎(cryptogenic organizing pneumonia,COP)表现。为进一步与嗜酸性粒细胞肺炎相鉴别仍需要组织病理学协助鉴别诊断。
目前患者经验性“哌拉西林/他唑巴坦”联合“左氧氟沙星”足量抗感染治疗已2周,予以复查胸部CT示:两肺多发斑片高密度影,比较前片进展,可见“反晕环征”(图2)。
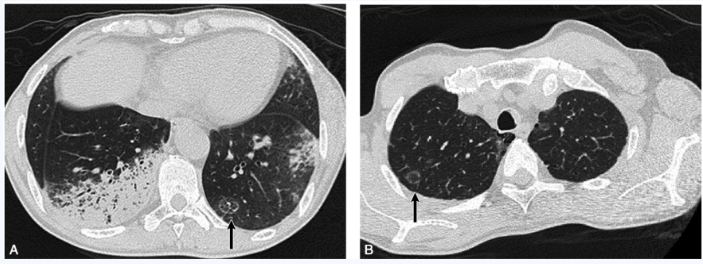
图2 复查胸部CT表现:两肺多发斑片高密度影,比较前片进展(A),可见“反晕环征”(A、B黑箭所示)
综合考虑,患者肺部感染可能性小,需进一步行肺穿刺病理检查以明确诊断。排除禁忌后予以CT引导下肺穿刺,病理诊断为:(右下肺)肺泡上皮轻度增生,间隔增宽,炎症细胞浸润,间质性肺炎,局灶区机化性改变(图3)。
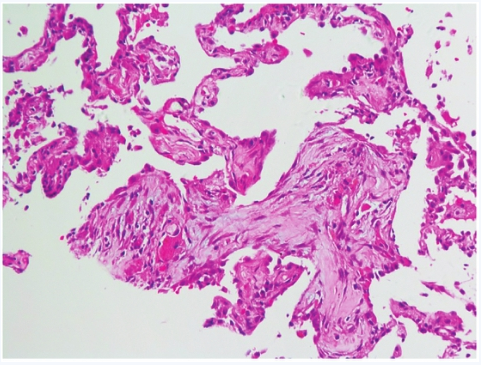
图3 肺穿刺病理(×200):(右下肺)肺泡上皮轻度增生,间隔增宽,炎症细胞浸润,间质性肺炎,局灶区机化性改变
结合患者临床特点、影像学表现、病理结果,诊断已明确。
【最终诊断】
隐源性机化性肺炎
【治疗过程】
考虑患者病情为轻中度,尚不需要静脉激素冲击治疗,故根据体重计算泼尼松0.75mg/(kg•d)口服治疗。具体如下:
1.醋酸泼尼松片50mg/d,口服;
2.奥美拉唑肠溶胶囊20mg/d,口服;
3.碳酸钙片0.75g/d,口服;
用药3天后患者未再发热,自觉咳嗽、咳痰症状改善,予以带药出院继续口服治疗,嘱门诊随访调整药物剂量。
【随访】
出院后继续口服激素治疗,出院2周后复查胸部CT示病灶大部分吸收(图4-A),4周后复查胸部CT病灶完全吸收(图4-B),激素逐渐减量至6个月后完全停药。其后定期胸部CT随访至今未再复发。
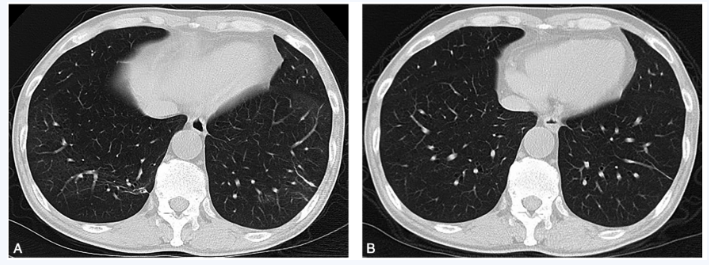
图4 口服糖皮质激素治疗后复查胸部CT:2周后病灶大部分吸收(A);4周后全部吸收,仅留少许纤维条索影(B)
【病例点评】
1.对于常规抗感染病灶不吸收,甚至出现新病灶的患者,需考虑免疫性肺病的可能。其中肺泡灌洗液嗜酸性粒细胞明显升高的需要考虑隐源性机化性肺炎和嗜酸性粒细胞肺炎的可能,如鉴别困难需病理学检查协助鉴别。
2.COP是一种原因不明的少见疾病。其相应的临床-放射-病理学定义是指没有明确的致病原(如感染)或其他临床伴随疾病(如结缔组织疾病)情况下出现的机化性肺炎。COP发病率男女基本相等,年龄在50~60岁之间,亚急性起病,病程多在3个月以内。临床表现缺乏特异性,最常见的临床症状为程度不同的干咳和呼吸困难。胸部CT特点常见:磨玻璃影,片状、带状实变多分布于支气管周围或胸膜下,可见支气管充气征;“反晕环征”的出现更有助于诊断该病。治疗以糖皮质激素为主,有复发风险,复发后进行糖皮质激素治疗仍有效。
(张霞 董樑 李圣青)
【参考文献】
[1]ATS.An Official American Thoracic Society Clinical Practice Guideline:The Clinical Utility of Bronchoalveolar Lavage Cellular Analysis in Interstitial Lung Disease[J].Am J Respir Crit Care Med,2012,185(9):1004-1014.
[2]TRAVIS W D,COSTABEL U,HANSELL D M,et al.An official American thoracic society/European respiratory society statement:update of the International multidisciplinary classification of the idiopathic interstitial pneumonias[J].Am J Respir Crit Care Med,2013,188:733-748.
[3]YASUTAKA O,TETSUJI K,YASUHARU N,et al.Factors associated with the relapse of cryptogenic and secondary organizing pneumonia[J].Respir Investig,2017,55(1):10-15.
(环球医学编辑:常路)
免责声明
版权所有©人民卫生出版社有限公司。 本内容由人民卫生出版社审定并提供,其观点并不反映优医迈或默沙东观点,此服务由优医迈与环球医学资讯授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
来源:《呼吸与危重症医学疑难与危重病例精选》
作者:李圣青
页码:83-87
出版:人民卫生出版社





 Copyright © 2023 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2023 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
