胸部影像学在定量分析呼吸功能的障碍程度、监测膈肌功能及动态研究肺循环功能和呼吸运动方面具有潜在的价值,特别对于无法耐受肺功能的患者。
一、胸部相关检查
对拟行呼吸疾病康复的患者应完善相关影像学检查,包括胸部及非胸部影像学。胸部X线和肺脏超声作为常规项目,应用较普遍;其他项目可根据病情及检查目的选择性完善。
(一)胸部X线
胸部X线片是呼吸系统最基本的影像学检查,常规用于术前或治疗前(表1)。由于双肺具有天然的空气对比,胸部平片能发现大多肺部病变,明确有无进一步检查的需要;同时充分评估可能存在的活动限制,以制订个体化呼吸疾病康复处方。
表1 美国放射学会常规胸片适用标准
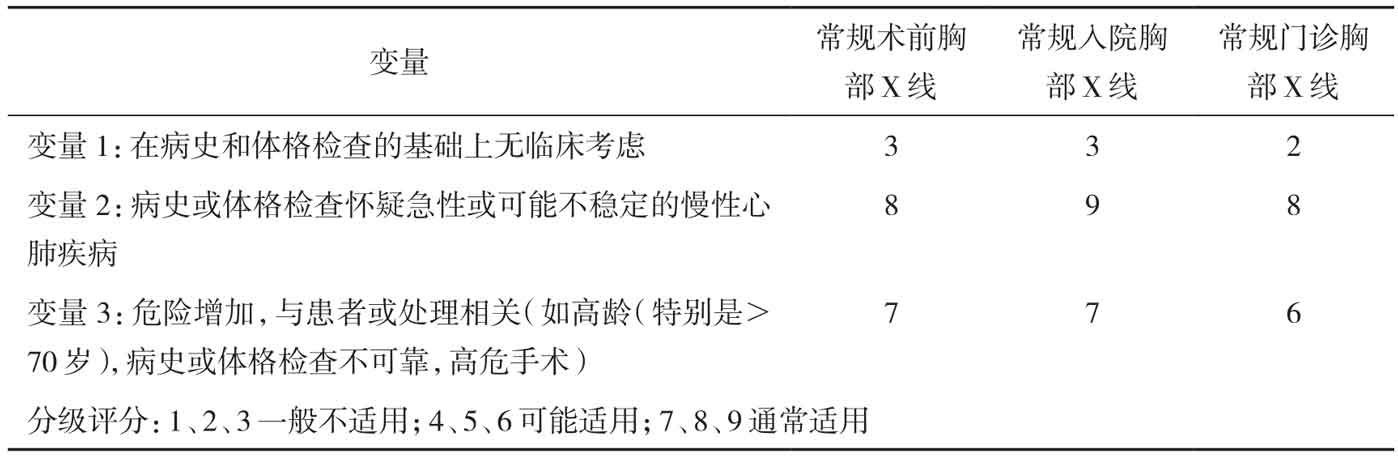
胸片还可用于康复过程的随访复查,方便医务人员了解病情变化,客观评价康复效果,及调整康复计划。
(二)肺脏超声
肺脏超声是一种利用监测肺泡和间质充气、含水量改变而评估肺脏损伤的技术,具有无辐射、实时成像和设备轻便的特点,适用于长期卧床、行动不便的危重症患者。常规肺部超声可及时评估呼吸疾病康复过程中肺部病变情况,以及监测气胸和肺水肿的发生。
膈肌是最重要的吸气肌,提供吸气所需50%以上压力,膈肌损伤会显著影响呼吸功能。床旁超声可实时测量膈肌移动度、厚度及厚度变化率等指标,准确评估有无膈肌功能障碍,鉴别膈肌萎缩和麻痹;作为膈肌功能的间接定量分析方法,还可常规用于机械通气患者。根据超声监测膈肌功能障碍及其变化,医务人员可制订适宜的呼吸肌功能训练和营养支持计划,以及调整和改进呼吸疾病康复方案。健康成人平静呼吸和深呼吸时膈肌移动度正常值分别为:男性(1.8±0.3)cm,(7.0±0.6)cm;女性(1.6±0.3)cm,(5.7±1.0)cm。健康成人自主呼吸时,功能残气位的膈肌厚度正常值为(1.7±0.2)mm,最大吸气位时为(4.5±0.9)mm。根据上述测量结果可进一步计算膈肌增厚率(平静呼气末和最大吸气位时膈肌厚度的差值/呼气末膈肌厚度)。正常状态下肺容量从残气量增加到肺总量时平均膈肌增厚率为54%(42%~78%)。
机械通气可引起呼吸机相关膈肌功能障碍(ventilator-induced diaphragm dysfunction,VIDD),后者是导致撤机困难的关键因素。较多研究认为患者膈肌增厚率>36%,预示脱机成功率较高。超声监测膈肌增厚率在预测撤机成败方面,敏感性和特异性优于传统预测指标-浅快呼吸指数(rapid shallow breathing index,RSBI)。目前关于前者预测脱机成功的界值暂未达成一致,波动于30%~36%。
此外,肺部超声可动态监测并建立肺再通气评分,以评估肺复张潜能,帮助调节呼气末正压通气(positive end expiratory pressure,PEEP),有利于指导急性呼吸窘迫综合征患者的机械通气策略。
(三)胸部计算机断层扫描
高分辨率胸部计算机断层扫描(computed tomography,CT)具有密度分辨率高、无断面及无外部组织结构干扰的优点,弥补胸部X线不足;对辨别小叶中心型或全小叶型肺气肿及确定肺大疱的数量敏感性和特异性高,对预计肺大疱切除及外科减容术效果有一定价值。ICU危重患者可通过胸部CT判断肺内病变的性质和程度,有助于诊断、鉴别诊断、病情评估和康复计划的制订。
以往认为,CT不作为慢阻肺的常规检查项目,其诊断和分级多采用肺功能检测(pulmonary function test,PFT)。但PFT无法检测肺功能的局部变化,且易漏诊早期慢阻肺;若患者配合度低,诊断易出现误差。大量研究表明,多层螺旋CT(multi-slices CT,MSCT)对于早期慢阻肺诊断及肺功能评估具有较高价值;对无法耐受肺功能检查的患者,可进行呼吸功能障碍程度的定量分析。采用多层CT低剂量双相扫描,可定量测定患者的肺容积指标,如深吸气末的全肺容积(Vin)和深呼气末的全肺容积(Vex),或肺密度指标,如全肺平均密度(MLDin)和深吸气末全肺平均密度(MLDex),上述指标与PFT指标,如第一秒用力呼气容积(FEV1)和第一秒用力呼气量占用力肺活量比值(FEV1/FVC)具有较好的相关性,可用于评估慢性呼吸系统疾病的肺功能状况,有助于诊断及分型。此外,MSCT测量的肺气肿指标LAA%(CT值低于定阈值的肺组织体积占全肺体积的百分比)可反映肺气肿的严重程度,对预后有较强的参考价值。
通过CT三维图像重建计算的小气道病变参数(如气道壁厚度、气道外径比和气道壁面积等),有助于发现早期慢阻肺患者,尽早开展呼吸疾病康复,实现早诊断、早治疗。
(四)胸部磁共振
胸部磁共振(magnetic resonance imaging,MRI)对肺部疾病诊断价值有限,不常规推荐,仅作CT的补充,如用于胸主动脉夹层和可疑肺动脉栓塞但有碘对比剂过敏患者;估计恶性肿瘤对纵隔结构或胸壁侵犯优于CT。
由于MRI可进行任意切面扫描,可以对肺循环功能及呼吸运动进行动态研究,在呼吸疾病康复临床应用中仍具有潜在的价值。如:超极化129Xe MR对肺部微细结构极度敏感,适于评价肺部气血交换功能,为慢阻肺早期功能性诊断提供新方法和技术。超短回波时间(ultra short echo time,UTE)MR的肺实质成像可在短T2成分的信号衰减之前快速采集信号;T2值与肺功能指标及CT量化参数具有相关性,可反映慢阻肺患者气流受限的严重程度。
(五)核素肺显像
肺通气/灌注显像适用于肺栓塞的早期诊断、手术前后的肺通气功能及心功能评估。
核素肺显像可提供脏器、组织和病变部位的功能和代谢信息,比较客观地反映局部血流和通气状况。同时可测定右心通过时间和右心射血分数等右心功能参数。
此外,放射性核素示踪技术通过核素(通常用99mTc)标记气溶胶微粒,可监测应用不同气道卫生技术后微粒的廓清情况,较直接、准确地判断廓清效果,便于医务人员制订个性化气道廓清方案。如测定平板运动、呼气正压治疗对囊性纤维化患者肺黏液清除率的影响。
二、其他检查
心电图和心脏超声作为评估心功能的基本检查,具有无创且可反复测定的优点,可排除恶性心律失常、严重心力衰竭、急性心肌梗死等呼吸康复相关禁忌证,评估其安全性。而整合心-肺-血管超声可提高可疑肺栓塞的诊断,降低CT肺动脉造影的频率,有助于提高患者对呼吸疾病康复的依从性。
上下肢静脉超声临床上常用于诊断深静脉血栓形成。早期诊断深静脉血栓,方便医务人员对患肢进行康复评定,开展个体化康复护理,预防肺栓塞及血栓后综合征等并发症。
吞咽造影检查(videofluoroscopic swallowing study,VFSS)和软式喉内镜吞咽功能检查(fiberoptic endoscopic evaluation of swallowing,FEES)是确定吞咽障碍的“金标准”,能直观准确地评估咀嚼期、口腔期、咽期和食管期的吞咽情况,为呼吸疾病康复时指导安全喂食和健康宣教提供客观依据。
主任医师、教授。
学术任职:
中华医学会呼吸病学专委会烟草病学学组委员、中国康复医学会呼吸康复专委会委员。
其他:
共发表论文36篇,其中SCI 6篇(其中最高IF:9.055),CSCD27篇。承担课题研究4项(其中国家青年科学基金课题1项),参编专著5部。澳大利亚默多克大学留学访问1年。“重庆市优秀青年呼吸医师奖”;重医附二院“宽仁英才”项目“骨干人才”;获“抗击新冠肺炎疫情全国三八红旗手”“九三学社新冠肺炎疫情疫情防控工作全国先进个人”“新冠肺炎疫情防控重庆市巾帼建功标兵”。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
[1]杨信才,崔彩虹,王燕主,等.康复医学.北京:清华大学出版社,2015.
[2]SPRUIT MA,SINGH SJ,GARVEY C,et al.An official American Thoracic Society/European Respiratory Society statement:key concepts and advances in pulmonary rehabilitation.Am J Respir Crit Care Med,2013,188(8):e13-64.
[3]ROCHESTER CL,VOGIATZIS I,HOLLAND AE,et al.An Official American Thoracic Society/European Respiratory Society Policy Statement:Enhancing Implementation,Use,and Delivery of Pulmonary Rehabilitation.Am J Respir Crit Care Med,2015,192(11):1373-1386.
[4]LEITE MR,RAMOS EMC,KALVA-FILHO CA,et al.Effects of 12 weeks of aerobic training on autonomic modulation,mucociliary clearance,and aerobic parameters in patients with COPD.Int J Chron Obstruct Pulmon Dis,2015,10(1):2549-2557.
[5]FROWNFELTER D,DEAN E.心血管系统与呼吸系统物理治疗:证据到实践.郭琪,曹鹏宇,喻鹏铭,译.北京:北京科学技术出版社,2017.
[6]KANAO K,SHIRAISHI M,HIGASHIMOTO Y,et al.Factors associated with the effect of pulmonary rehabilitation on physical activity in patients with chronic obstructive pulmonary disease.Geriatr Gerontol Int,2017,17(1):17-23.
[7]VANFLETEREN LE,LAMPRECHT B,STUDNICKA M,et al.Body mass index and chronic airflow limitation in a worldwide population-based study.Chron Respir Dis,2016,13(2):90-101.
[8]纪霞,张为忠.慢性阻塞性肺病综合管理.北京:人民卫生出版社,2011.
[9]JENNIFER A,MCKEOUGH,ZOE J,et al.Australian and New Zealand Pulmonary Rehabilitation Guidelines.Respirology,2017,22(4):800-819.
[10]VORRINK S,KORT M,TROOSTERS T,et al.Efficacy of an mHealth intervention to stimulate physical activity in COPD patients after pulmonary rehabilitation.Eur Respir J,2016,48(4):1019-1029.
[11]励建安,黄晓琳.康复医学.北京:人民卫生出版社,2016.
[12]MCWILLIAMS D,WEBIN J,ATKINS G,et al.Enhancing rehabilitation of mechanically ventilated patients in the intensive care unit:a quality improvement project.J Crit Care,2015,30(1):13-18.
[13]FAN J,MA J,XIA N,et al.Clinical value of combine detection of CK-MB,MYO,cTnI and plasma NT-proBNP in diagnosis of myocardial in farction.Clin Lab,2017,63(3):427.
[14]中华医学会呼吸病学分会肺栓塞与肺血管病学组,中国医师协会呼吸医师分会肺栓塞与肺血管病工作委员会,全国肺栓塞与肺血管病防治协作组.肺血栓栓塞症诊治与预防指南.中华医学杂志,2018,98(14):1060-1087.
[15]PONIKOWSKI P,VOORS AA,ANKER SD,et al.2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure:The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology(ESC).Developed with the special contribution of the Heart Failure Association(HFA)of the ESC.Eur J Heart Fail,2016,18(8):891-975.
[16]PAULIN FV,ZAGATTO AM,CHIAPPA GR,et al.Addition of vitamin B12 to exercise training improves cycle ergometer endurance in advanced COPD patients:A randomized and controlled study.Respir Med,2017,12(2):23-29.
[17]LABAKI WW,MARTINEZ CH,MARTINEZ FJ,et al.The Role of Chest Computed Tomography in the Evaluation and Management of the Patient with Chronic Obstructive Pulmonary Disease.Am J Respir Crit Care Med,2017,196(11):1372-1379.
[18]ANTENORA F,FANTINI R,IATTONI A,et al.Prevalence and outcomes of diaphragmatic dysfunction assessed by ultrasound technology during acute exacerbation of COPD:A pilot study.Respirology,2016,22(2):338-344.
[19]Llamas-Álvarez Ana M,Tenza-Lozano Eva M,Latour-Pérez Jaime.Diaphragm and Lung Ultrasound to Predict Weaning Outcome:Systematic Review and Meta-Analysis.Chest,2017,152:1140-1150.
[20]DWYER TJ,DAVISKAS E,ZAINULDIN R,et al.Effects of exercise and airway clearance(positive expiratory pressure)on mucus clearance in cystic fibrosis:a randomised crossover trial.Eur Respir J,2019,18:53(4):1801793.
人卫知识数字服务体系





 Copyright © 2023 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2023 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
