6个月男婴,反复腹泻10天,伴抽搐3次,于院外予吸氧、甘露醇降颅压、头孢曲松抗感染、补液等治疗后,仍有类似发作,遂转入笔者医院进一步诊治。该患者哪里出了问题?如何诊治?
一、病情摘要
1.基本情况
患儿,男,6月龄,以“反复腹泻10天,伴抽搐3次”为主诉,于2014年5月入院。入院前10天,患儿无明显诱因出现腹泻,呈黄色稀糊状便,2次/天,量少或中,无黏液、脓血或稀水样便,无呕吐、发热、咳嗽、口吐泡沫、尖叫及抽搐,于当地诊所就诊,口服蒙脱石散、酵母散后病情无明显好转,仍反复腹泻(性质同前),3~4次/天。3天前,患儿出现抽搐1次,表现为不省人事,呼之不应,双眼上翻凝视,头后仰,呈角弓反张状态,双下肢背伸强直,持续约3分钟自行缓解,神志转清,无发热、面色苍白、口吐白沫,未予特殊处理。2天前,患儿再次出现抽搐1次,表现为不自主伸舌,眼睑肌肉抽动,持续约1分钟,压人中后缓解,无发热,于院外予吸氧、甘露醇降颅压、头孢曲松抗感染、补液等治疗后,仍有类似发作,遂转入我院进一步诊治。
2.既往史
患儿为孕39周剖宫产,出生体重3.5kg,出生时无窒息病史;目前生长发育落后,抬头不稳,不会坐和翻身。家族史无特殊。
3.入院查体
体温36.9℃,脉搏128次/分,呼吸35次/分,体重8.5kg,身长45.5cm。神志清楚,精神倦怠。全身皮肤、黏膜无黄染、发绀,无皮疹、皮下出血。全身浅表淋巴结无肿大。前囟平软,大小约1.5cm×1.5cm。咽部红,双侧扁桃体不大。双肺呼吸音粗,未闻干、湿啰音。心率128次/分,律齐,心音有力,各瓣膜听诊区未闻病理性杂音。腹平软,全腹无压痛、反跳痛,未触及包块,肝、脾肋下未触及。移动性浊音检查不配合。肠鸣音4次/分。四肢活动稍受限,尖足,四肢肌力4级,左上肢及双下肢肌张力均增高,右上肢肌张力尚正常,双侧腱反射亢进。双侧霍夫曼征阴性,双侧巴宾斯基征阴性,凯尔尼格征阴性,布鲁津斯基征阴性。
4.初步诊断
①急性腹泻病;②抽搐,原因待查;③精神运动发育迟缓。
二、诊治过程
(一)病例特点
1.一般情况
患儿,6月龄,急性起病,运动、智力发育落后。
2.主要症状和体征
腹泻后出现抽搐,抽搐时无发热,四肢活动稍受限,尖足,四肢肌力4级,左上肢及双下肢肌张力均增高,右上肢肌张力尚正常,双侧腱反射亢进。
3.实验室检查
血常规:WBC(9.11~13.4)×109/L,N% 16.54%,LY% 76.5%~79.64%,Hb 100g/L,PLT 261×109/L,CRP 0.59mg/L;血生化指标基本正常;体液免疫指标基本正常;乙肝表面抗原、人类免疫缺陷病毒抗体、梅毒螺旋体抗体、丙型肝炎病毒抗体阴性;尿、粪常规正常;粪轮状病毒抗原阴性;血凝正常;肺炎支原体总抗体阴性;血沉正常。
4.治疗反应
予抗感染、脱水降颅压及补液等治疗后,患儿仍反复抽搐。
(二)鉴别诊断思路
抽搐是儿科临床常见急症,年龄越小发生率越高,严重者可危及患儿生命。引起抽搐的原因众多,对于抽搐发作的患儿,需要考虑以下疾病:
1.感染性疾病引起的惊厥发作
常伴有发热。
(1)热性惊厥
多发生在6月龄~3岁儿童,在一次病程中大多数只发作一次惊厥,与本病例情况不符,目前不考虑。
(2)颅内感染
临床表现可有发热、头痛、呕吐、抽搐等,年龄较小者可表现为哭闹不安、用手敲打头部、前囟隆起。本例患儿在病程中出现反复腹泻,需注意肠道病毒感染所致脑炎可能,可行腰椎穿刺行脑脊液检查。
(3)感染中毒性脑病
多并发于重症肺炎、细菌性痢疾、百日咳等严重细菌性感染疾病,通常于原发病极期出现反复惊厥、意识障碍和颅内压增高症状,检查脑脊液除发现压力增高外,其他常规指标均正常。本例患儿无颅外严重感染病变,故为该病可能性不大。
2.非感染性疾病引起的惊厥发作
包括:①颅内疾病,如有颅脑损伤与出血、先天发育畸形、颅内占位病变等;②颅外疾病,如缺血/缺氧性脑病、癫痫、水及电解质紊乱、肝肾衰竭、中毒、遗传代谢性疾病(如苯丙酮尿症、半乳糖血症等)。本例患儿生化全套指标正常,可排除电解质紊乱、肝肾衰竭等引起的惊厥发作。颅脑CT平扫未见脑出血、颅内占位征象,可排除出血、颅内占位病变引起的抽搐。但颅脑CT提示脑结构发育异常,且有运动、智力发育落后,需进一步检查有无颅脑发育异常、遗传代谢异常等。
(三)诊治措施
1.入院后相关检查
(1)一般检查
血常规、生化全套指标基本正常。
(2)腰椎穿刺术
脑脊液透明、无色,潘迪试验阴性,白细胞计数11×106/L,单核细胞82%,多核细胞18%;脑脊液生化:葡萄糖2.71mmol/L,氯120mmol/L,腺苷脱氨酶5.00U/L,总蛋白57.0mg/dl。墨汁染色未检出隐球菌。涂片未检出抗酸杆菌。细菌培养2天,无生长。
(3)脑电图
药物诱发睡眠,双侧基本对称(未见痫性放电)。
(4)X线胸片
未见肺内活动性病变。
脑脊液检查结果大致正常,可排除颅内感染;脑电图检查未见尖棘波发放,可排除癫痫。
2.入院后相关治疗
予头孢噻肟抗感染、甲泼尼龙抗炎、甘露醇脱水降颅压、苯海索降低肌张力等治疗,患儿仍反复抽搐发作,加用丙戊酸钠抗癫痫,患儿仍有阵发性抽搐发作,遂予氯硝西泮联合丙戊酸钠抗癫痫,控制效果仍欠佳,改用苯巴比妥联合氯硝西泮止痉。
(1)颅脑MRI平扫
①左右基底核区灰质核团信号异常,考虑为代谢性疾病所致;②左右大脑凸面蛛网膜下腔宽大,以外侧裂、颞叶前下方为著(图1)。
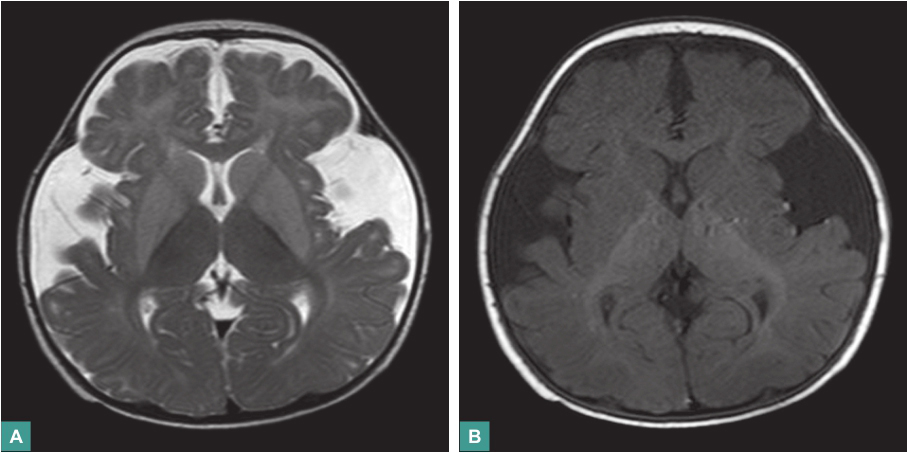
图1 颅脑MRI平扫
左右基底核区灰质核团信号异常,呈对称斑片状,边界欠清,T1WI呈较低信号,T2WI呈略高信号,左右大脑凸面蛛网膜下腔宽大,以外侧裂、颞叶前下方为著,前后最宽处约3.4cm,呈长T1、长T2信号,界清,相应脑回向内、向后移位
(2)遗传代谢检查
静息血清乳酸(L)1.65mmol/L,丙酮酸(P)0.144mmol/L升高,L/P 11.4;血清中发现甲基丙二酸和戊二酸。
血氨基酸串联质谱:戊二酰肉碱显著增高,伴游离肉碱降低,提示Ⅰ型戊二酸血症;尿有机酸筛查:戊二酸2165.5μm(正常参考值0~0.4μm),提示戊二酸显著增高。
3.最后诊断
Ⅰ型戊二酸血症。
(四)临床转归
予限制蛋白饮食,补充维生素B2(100~400mg/d)、左旋肉碱[50~100mg/(kg·d)]、止痉治疗后,患儿抽搐逐渐控制,予带药出院。
(五)临床难点
Ⅰ型戊二酸血症属于先天性遗传代谢疾病,发病率较低,且症状无特异性,可以表现为反复抽搐、精神运动发育迟缓、呕吐、腹泻等,较易漏诊。本例患儿无典型症状及体征,生后6个月时因腹泻诱发此病,易考虑为颅内感染导致的脑炎、水及电解质紊乱等,且患儿平时无反复呕吐、腹泻以及酸中毒表现,造成诊断上的困难。
三、点睛析评
戊二酸血症Ⅰ型系常染色体隐性遗传病,主要是因为戊二酸-辅酶A脱氢酶活性缺陷导致赖氨酸、色氨酸及羟赖氨酸代谢受阻,有毒的代谢中间产物戊二酸在体内过量堆积,造成急性代谢异常及渐进性脑损伤,导致发育障碍与智能迟缓、惊厥发作等。患儿发生感染尤其腹泻时易诱发惊厥。该病目前无法根治,预后不好。Ⅰ型戊二酸血症早期临床表现并不十分典型,早期诊断有一定困难。因此,临床遇到患儿反复抽搐伴有智力、运动发育落后,要考虑遗传代谢病的可能,可行遗传代谢筛查及基因检测确诊。本病易与癫痫、颅内感染混淆,临床诊治过程中需注意排除类似疾病,可行腰椎穿刺脑脊液检查、颅脑MRI、遗传代谢检查以协助诊断,并注意临床跟踪随访,避免误诊。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
人卫知识数字服务体系





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
