5岁患儿,发热3天,食欲缺乏、精神差1天伴抽搐,当地县医院予精氨酸+葡萄糖输液治疗,但输液伊始烦躁愈加明显伴神志不清,遂转入笔者医院进一步诊治。该患儿哪里出了问题?如何治疗?
一、病情摘要
1.基本情况
患儿,男,5岁,以“发热3天,食欲缺乏、精神差1天伴抽搐”为主诉,于2015年9月入院。患儿3天前,无明显诱因出现发热,呈不规则热型,体温最高38.8℃,食欲明显减退,每天摄入量不足平时一半;2天前,体温较前降低,波动于37~38℃,但食欲缺乏更为明显,每天仅吃1餐,量约为平时一餐量的一半,无呕吐、腹泻、咳嗽、流涕、肉眼血尿、泡沫尿、皮疹、抽搐;1天前,出现精神欠佳,少动、喜卧、懒言;半天前(下午),出现嗜睡,间断烦躁,伴有可疑抽搐5次,表现为双目凝视,四肢舞动,双下肢阵发性强直,每次持续数十秒至1~2分钟后缓解。3小时前,患儿至当地县医院就诊,予精氨酸+葡萄糖输液治疗,但输液伊始烦躁愈加明显伴神志不清,遂转入我院进一步诊治。
2.既往
患儿在新生儿期即因高氨血症住当地医院,行血串联质谱检查未见异常,经外院代谢病专家会诊,诊断为鸟氨酸氨甲酰基转移酶障碍(ornithine transcarboxylase deficiency,OTCD),予口服精氨酸、苯甲酸钠等治疗,5年内出现2次高氨血症,发病间歇血氨40~80mmol/L。多次复查血氨基酸串联质谱及尿有机酸测定,均未见异常。1年前行OTCD基因全外显子检查,未见异常。既往有过可疑的肌阵挛发作史。2013年和2015年查脑MRI,均提示代谢性脑病。目前智力、语言、社会行为发育较正常儿滞后。有1个妹妹,无同类疾病症状,血氨、血串联质谱检查均未见异常。
3.入院查体
体温36.8℃,脉搏78次/min,呼吸18次/min,血压90/61mmHg,体重13kg,SpO2 96%。昏睡状态,间断烦躁;皮肤未见皮疹,全身浅表淋巴结未扪及肿大;压眶有反应,双眼瞳孔等大、等圆,直径3mm左右,对光反射存在,角膜反射灵敏;咽部充血明显,扁桃体Ⅱ度肿大,未见明显渗出;颈软,未见吸气性三凹征;双肺呼吸音清,未闻干、湿啰音;心率78次/min,心音尚有力,律齐,未闻明显病理性杂音;腹部平软,全腹无压痛,肝、脾肋下未触及,肠鸣音正常。肌力检查不配合,左下肢肌张力稍增高,其余肢体肌张力正常;腹壁反射存在,双侧肱二头肌、三头肌腱反射正常、对称,双侧膝反射及跟腱反射正常、对称,凯尔尼格征、布鲁津斯基征阴性,左侧巴宾斯基征阳性,右侧巴宾斯基征阴性。
4.入院前检查
血常规:WBC 8.4×109/L,N% 76.5%,LY% 18%,单核细胞比例(monocyte percentage,MO%)5.4%,Hb 128g/L,PLT 185×109/L;CRP 3.17mg/L。
5.初步诊断
①意识障碍、抽搐,原因待查:高氨血症、症状性癫痫、代谢性脑病;②OTCD;③急性咽炎;④中度营养不良。
二、诊治过程
【病例特点】
1.一般情况
患儿为5岁男性,曾诊断OTCD。
2.主要症状和体征
急性发热,精神差,伴食欲减退,全面性抽搐发作5次;昏睡状态,间断烦躁,咽部充血明显,扁桃体Ⅱ度肿大,左下肢肌张力稍增高,左侧巴宾斯基征阳性。
3.实验室检查
血常规、CRP正常。
4.治疗反应
精氨酸+葡萄糖输液治疗无效。
【鉴别诊断思路】
1.初步诊断分析
(1)高氨血症
患儿既往被诊断患OTCD,本次发病发热、食欲缺乏症状明显,伴有意识障碍表现,需高度怀疑高氨血症。
(2)症状性癫痫
患儿全面性抽搐发作5次,结合病史,考虑为症状性癫痫发作。
(3)代谢性脑病
患儿有意识障碍表现,抽搐发作5次,既往MRI提示明显代谢性脑病表现,故诊断代谢性脑病明确。
(4)急性咽炎
患儿发热、食欲缺乏,体检发现咽部充血明显。
(5)中度营养不良
患儿5岁,体重13kg,低于标准体重25%以上。
2.鉴别诊断
需注意与以下疾病相鉴别:
(1)胃肠炎
多有暴饮暴食或不洁饮食史,表现为呕吐、腹痛、腹泻等,腹部可有压痛,肠鸣音活跃等。
(2)颅内感染
患儿出现发热、意识障碍、抽搐,虽然颅高压表现不明显,但左侧病理征阳性。
(3)颅内占位病变
多有颅内高压表现,起病缓,可见神经系统占位体征,根据头颅影像学检查结果可确诊。
(4)Reye综合征多发生于2月龄~13
岁的儿童,前期多有呼吸道、消化道感染或水杨酸类药物使用史,感染症状好转时突发顽固性呕吐、意识障碍、谵妄、烦躁、多动、嗜睡、木僵并迅速进入昏迷,晚期出现去大脑强直、呼吸节律异常,伴肝大,死亡率高。以下检查结果有助于鉴别:该病患者脑脊液检查除压力升高外,细胞数和蛋白多正常;脑电图提示重度弥漫性异常;血氨升高,肝酶升高、凝血时间延长、血糖降低、电解质紊乱。
(5)无黄疸性肝炎
肉眼观察无黄疸,血清黄疸指数及胆红素定量一般均正常;起病隐匿,经过缓慢,症状轻微,但反复发作;患者常以消化道症状就诊,如食欲减退、恶心、厌油、肝区胀痛等;少数患者因乏力、头晕、失眠、健忘而误诊为神经衰弱;多无抽搐等严重神经症状出现。肝酶、胆红素及肝炎病毒检查结果有助于确诊。
(6)周期性呕吐
表现为恶心、呕吐、腹痛、头痛等周期性发作,常发生于幼年,可恶心、呕吐6~12次/h,发作1次可持续数小时到3周。该疾病在可排除其他疾病情况下,方可诊断。
3.经验性初始治疗方案
立即禁食蛋白质食物以减少外源性氨产生;输注高糖溶液(10%葡萄糖)减少内源性氨产生;予苯甲酸钠、苯乙酸钠、精氨酸降低血氨;口服广谱抗生素并用新霉素灌肠,抑制肠道细菌产生氨;予左旋肉碱补充体内肉碱水平,同时补液等。若上述治疗不能降低血氨,应进行腹膜透析或血液透析,在情况稳定后可考虑肝移植术。
【诊治措施】
1.入院后相关检查
血氨204μmol/L,血生化及血凝全套指标未见异常。血气分析:pH 7.440,PaCO2 24.9mmHg,PaO2 164mmHg,BE -7mmol/L,SaO2 100%。尿常规正常。粪潜血(+)。
2.入院后相关治疗
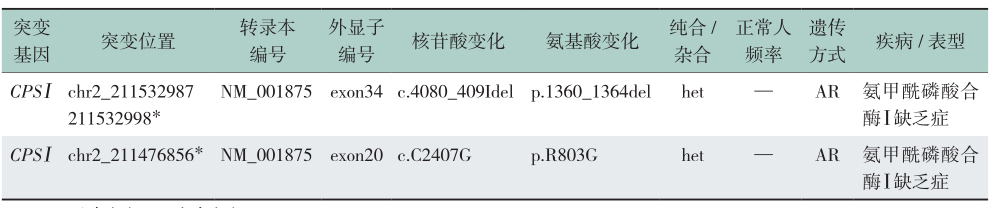
予禁食,避免蛋白质摄入,输注10%葡萄糖溶液、精氨酸、左旋肉碱及补液等治疗,并进一步行基因检测。基因检测结果提示CPSⅠ基因2个位点复合杂合突变(表1、表2),结合患儿临床高氨血症表现,故明确诊断为氨甲酰磷酸合酶Ⅰ缺乏症。
表1 基因检测结果
hom:纯合突变;het:杂合突变 参考基因组版本为GRCh37/hg19
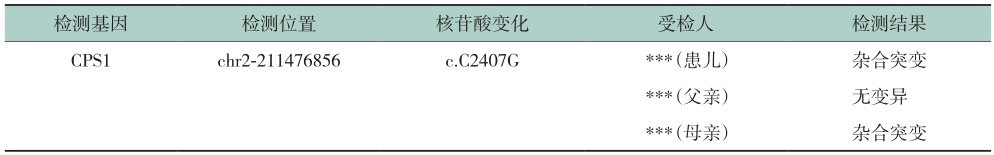
表2 家系分析结果
3.最后诊断
①氨甲酰磷酸合酶Ⅰ缺乏症(CPS Ⅰ);②高氨血症;③继发性癫痫;④代谢性脑病;⑤急性咽炎;⑥中度营养不良。
【临床转归】
经治疗,患儿食欲改善,可自主进食;精神、睡眠、食欲可,大小便正常;生命征平稳,神志清楚,双侧瞳孔等大、等圆,对光反射、角膜反射灵敏;咽部无充血,颈部软;双肺无啰音;心音有力,律齐;腹平软,无压痛,肝、脾肋下未扪及;肠鸣音正常;神经系统查体未见异常;血氨77μmol/L(2015年9月7日)。患儿症状好转,出院。
【临床难点】
◆本病例诊疗过程有哪些特点?
本例患儿在新生儿期即起病,以反复高氨血症为主要表现,影像学检查提示代谢性脑病,精氨酸及苯甲酸钠治疗有效(血氨水平及临床症状均有改善),所以诊断氨基酸代谢循环障碍(尿素循环障碍)可能性极大。但血氨基酸串联质谱及尿有机酸测定、OTCD基因全外显子检查未见异常,故亦需注意尿素循环障碍中的其他类型,基因检测策略不应该局限于检测OTCD,应扩大至整个尿素循环相关疾病,甚至检测基因组全外显子范围。患儿此次发病,考虑为急性咽炎(急性感染)导致高氨血症复发。
◆本病例发生高氨血症可能的原因是什么?
尿素循环障碍、严重肝功能异常、部分氨基酸代谢异常、有机酸血症、脂肪酸代谢异常、线粒体病等均可出现血氨蓄积,导致高氨酸血症。故高氨血症除见于尿素循环各种酶缺乏外,还可见于氨基酸代谢异常疾病(如枫糖尿症、苯丙酮尿症等)、有机酸血症(如甲基丙二酸血症、丙酸血症)以及半乳糖血症、溶酶体贮积病等。这些疾病通常伴有酸中毒和低血糖,通过检测血、尿液中氨基酸和有机酸成分即可鉴别。
三、点睛析评
高氨血症多起病急、进展快,以意识障碍、抽搐、呼吸困难等脑神经功能障碍为主要表现;也可慢性起病,表现为兴奋、行为性格异常、呕吐、喂养困难、厌食蛋白倾向。该病可间歇性发作,常因感染、高蛋白饮食、饥饿、疲劳等诱发急性发作。血氨升高是尿素循环障碍的主要表现。若血氨>150μmol/L而血pH和血糖正常,则应高度怀疑尿素循环障碍性疾病。尿素循环障碍中,除鸟氨酸氨甲酰基转移酶缺陷(ornithine transcarboxylase deficiency,OTCD)系X连锁显性遗传外,其他各种酶缺陷(如氨甲酰磷酸合酶Ⅰ缺乏症)均属于常染色体隐性遗传。目前,尿素循环障碍可通过基因筛查进行确诊,也可依靠家族史或相关酶缺陷症患者家族系谱分析、血氨水平测定、血/尿氨基酸测定、肝活检相关酶活性测定等综合分析来确诊并指导治疗、判断预后。该病的治疗目的是纠正患儿的生化代谢异常,同时保障其生长发育的营养需求,预防神经系统损害。
综上所述,尿素循环障碍以高血氨引起的中枢神经系统功能障碍为主要表现,临床易误诊。加强认识、早期诊断是治疗本病的关键。母亲孕期可通过胎盘绒毛及羊水细胞基因分析进行产前诊断,若能早期诊断,及早采用降血氨治疗,可治疗或减轻神经系统并发症。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
人卫知识数字服务体系





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.