67岁女性,因“阵发性心慌不适1年余”入院,如何诊治?
【病例简介】
患者女性,67岁,农民。主因“阵发性心慌不适1年余”入院。2017年8月首次出现阵发性心慌不适于当地医院就诊,查心电图示“期前收缩”,胸部增强CT扫描(2017-08-24)发现“双侧肺门增大,中央间质增生,弥漫细小结节影,纵隔及双侧肺门可见肿大淋巴结”,考虑“结节病可能、肿瘤不除外”(图1)。于当地医院行支气管镜检查,术中未见明显异常,建议患者定期随访,必要时转上级医院行淋巴结活检明确诊断。病程中无明显咳嗽、咳痰、胸闷、胸痛和活动后气急,否认发热、盗汗、视物模糊、头痛、头晕、关节疼痛等系统症状。为明确诊断入我院呼吸科。患病以来精神好,胃纳可,睡眠好,大小便正常,无体重明显下降。
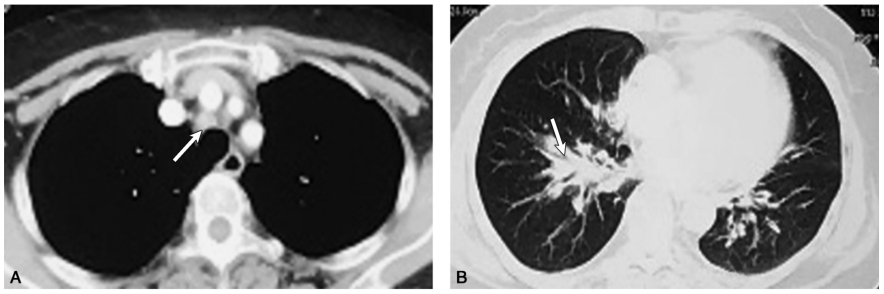
图1 胸部CT增强扫描
A.气管旁淋巴结肿大(白箭);B.沿双侧肺门向外周延伸的中央间质增生,支气管腔受压狭窄(白箭)
入院查体:
T 37℃,P 60 次/min,R 20 次/min,BP 147/85mmHg,MEWS 1分,身高 162cm,体重56kg。神志清楚,发育正常,营养好,步入病房,全身皮肤、黏膜未见异常,全身浅表淋巴结无肿大。头颅无畸形,眼睑正常,睑结膜未见异常,巩膜无黄染。双侧瞳孔等大等圆,对光反射灵敏。耳郭无畸形,外耳道无异常分泌物,无乳突压痛。外鼻无畸形,鼻通气良好,鼻中隔无偏曲,鼻翼无扇动,两侧鼻旁窦区无压痛。口唇无发绀。双腮腺区无肿大。颈软,无抵抗,颈静脉无怒张,气管居中,甲状腺无肿大。胸廓对称无畸形,胸骨无压痛。双肺呼吸音清晰,未闻及干、湿性啰音。心率60次/min,律不齐,各瓣膜听诊区未闻及杂音。腹平软,全腹无压痛及反跳痛,肝脾肋下未触及,肝肾区无叩击痛。脊柱、四肢无畸形,关节无红肿,无杵状指(趾),双下肢无水肿。肌力正常,肌张力正常,生理反射正常,病理反射未引出。
既往史及个人史:
否认结核病史或结核接触史。否认粉尘、刺激性物质吸入史。否认手术史;否认传染病史;否认食物、药物过敏史;否认中毒、输血史;否认吸烟、酗酒史。已绝经,否认直系亲属肿瘤病史及其他家族遗传性疾病史。
初步诊断:
肺结节病Ⅲ期?
【病例解析】
问题1:结节病有哪些临床表现?如何明确诊断?
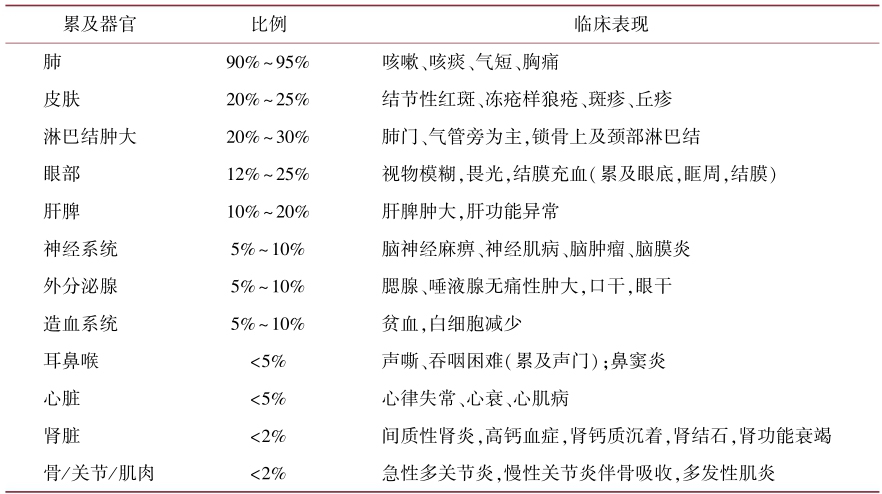
结节病是一种病因未明的,以非干酪性肉芽肿为病理特征的系统性疾病,可以侵犯肺、皮肤、关节、心血管、眼部、中枢神经系统等多个器官(相应的症状及体征,表1),其中又以肺部和淋巴结受累最为常见。结节病起病较缓,约90%的患者表现为无症状的双侧肺门及纵隔对称性淋巴结肿大,往往在常规影像学检查中被发现。
表1 结节病累及全身不同器官的临床表现
肺结节病的诊断标准:①胸部影像学检查显示双侧肺门及纵隔淋巴结对称肿大,伴或不伴有肺内网格、结节状或片状阴影;②组织学活检证实有非干酪性坏死性肉芽肿,且抗酸染色阴性;③SACE活性增高;④血清或BALF中sIL-2R高;⑤旧结核菌素(OT)或PPD试验阴性或弱阳性;⑥BALF中淋巴细胞>10%,且CD4+/CD8+比值≥3;⑦高血钙、高尿钙症;⑧除外结核病或其他肉芽肿性疾病。
以上8条中,①②③为主要条件,其他为次要条件。
依据此患者临床慢性起病和双侧对称性中央间质增生和气管旁淋巴结肿大的特点,临床诊断肺结节病Ⅲ期。为明确诊断需要通过一系列实验室检查和淋巴结或肺组织活检获得非干酪性肉芽肿的病理学依据;同时排除其他肉芽肿性病变的可能。
辅助检查:
血常规:白细胞:5.01×109/L,红细胞:3.61×1012/L↓,血红蛋白:108g/L↓,血细胞比容:32.6%↓,中性粒细胞:64.1%,淋巴细胞:26.3%,单核细胞:7.6%,嗜酸性粒细胞:1.2%,血小板计数:171×109/L。
尿常规、粪常规、肝肾功能、电解质、凝血功能、心肌标志物及心肌酶谱:均正常。
抗核抗体、抗中性粒细胞胞浆抗体、抗心磷脂抗体:均阴性。
肿瘤标志物:均阴性。
血沉、降钙素原、CRP:均正常。
T-SPOT、G试验、隐球菌乳胶凝集试验:均阴性。
B超:双侧颈根部-锁骨上见肿大淋巴结。甲状腺两叶滤泡结节,TI-RADS 2类。肝脏、胆囊、胰腺、脾脏、双肾未见明显异常。双侧腋窝、腹股沟及后腹膜未见明显异常肿大淋巴结。双侧肾上腺区扫查未见明显边界肿块。
肺功能:肺通气功能正常,小气道功能正常,弥散功能正常。
复查胸部薄层CT扫描(2018-08-04):双肺多发微小结节灶,沿支气管血管束分布,考虑结节病(图2)。
拟行超声内镜引导下的经支气管肺活检(EBUS-TBLB)。完善术前准备时,心电图检查发现Ⅲ度房室传导阻滞(图3)。
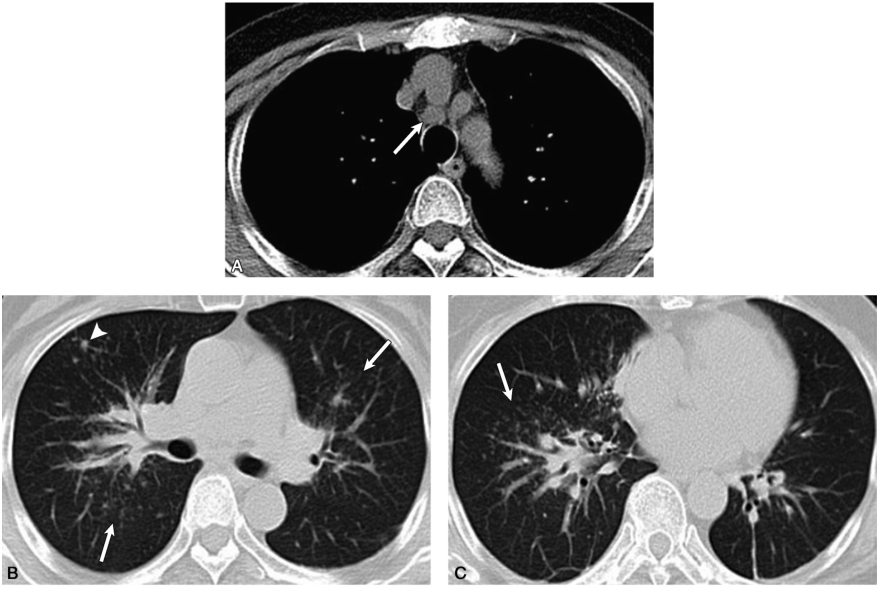
图2 胸部薄层CT平扫
A.气管旁淋巴结较前增大;B,C.沿双侧肺门向外周延伸的中央间质增生,沿支气管血管束分布的细小结节影,由肺门向外周分布逐渐稀少(白箭),右肺上叶前段可见较大结节影(白箭头)
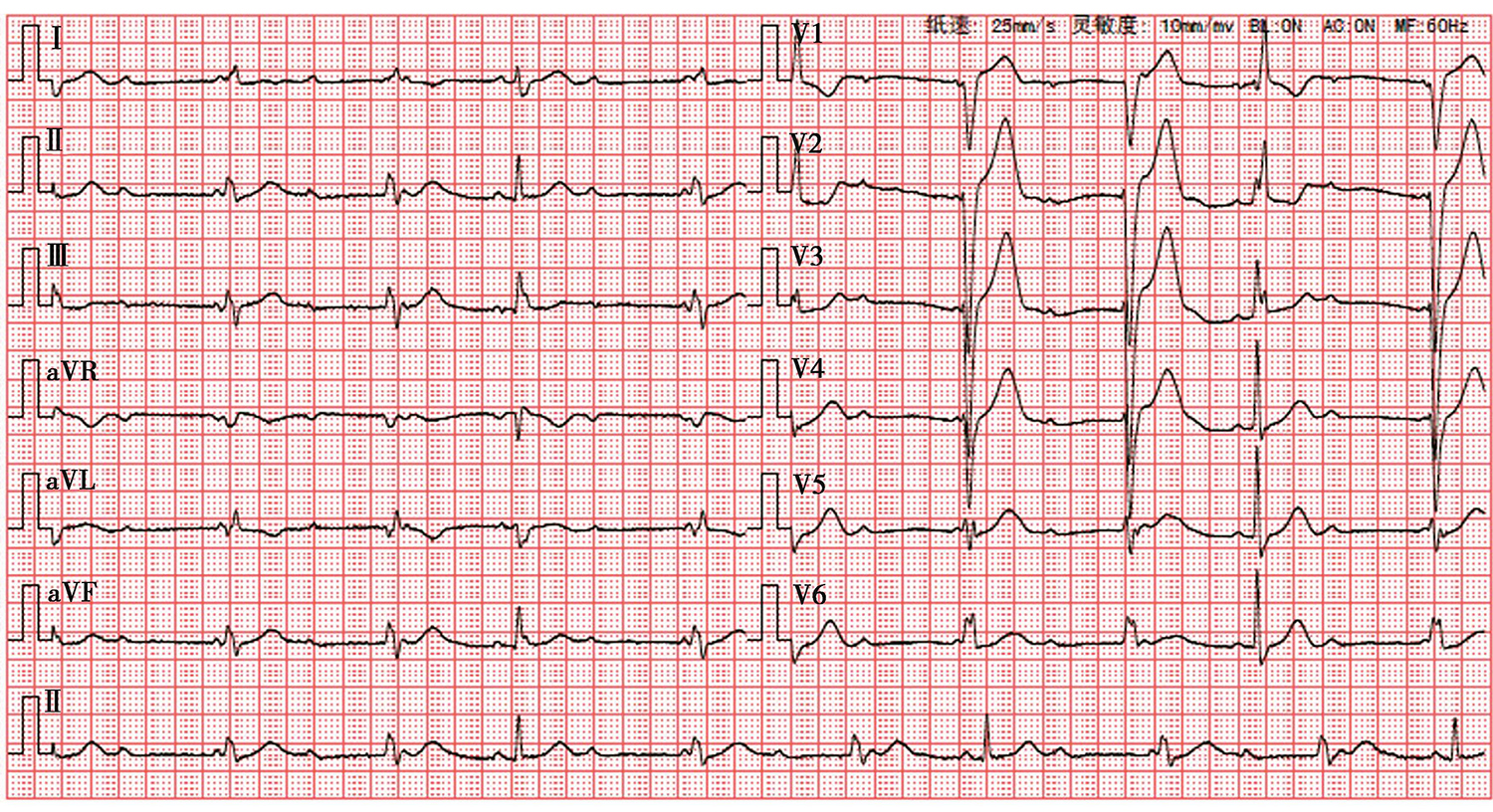
图3 心电图示:窦性心律;完全性右束支阻滞;高度房室传导阻滞;频发房室连接处逸搏伴完全性左束支阻滞;心率:58次/min
问题2:患者Ⅲ度房室传导阻滞的原因是什么?与结节病相关吗?
结节病累及心脏相对罕见,约5%的患者心脏受累表现为心律失常、心衰和心肌病等(见表1)。结节病作为一种系统性疾病,可累及心肌、瓣膜及冠脉,导致局部炎症和瘢痕形成。其中,最常见的临床表现为房室传导阻滞,并且往往起病隐匿,患者从PR间期延长开始逐渐进展至Ⅲ度房室传导阻滞,最终可能导致晕厥甚至心源性猝死。因此,国外指南建议,对于临床或病理诊断结节病的患者,无论有无心血管症状,均应评估有无心律不齐、传导异常及心功能损害。明确诊断结节病的心脏累及需要心肌活检的病理依据,但在实际临床工作中,无创的影像学检查如心脏MRI和FDG-PET有助于发现心肌炎症反应,提示结节病的心脏累及。根据2014年HRS专家共识意见,对于存在心外结节病组织学或临床表现的患者,合并以下心律失常时,可认为符合结节病累及心脏的表现:完全性束支传导阻滞、不能解释的多导联病理性Q波、持续性的房室传导阻滞及室速。此患者有肺结节病的临床特征,同时合并有完全性右束支阻滞,高度房室传导阻滞,以及频发房室连接处逸搏伴完全性左束支阻滞,符合心脏结节病的临床诊断。
问题3:如何治疗Ⅲ度房室传导阻滞?
心律失常的处理原则:首先评估患者有无电解质紊乱及服药史(如肾上腺素、阿托品、洋地黄等)。排除继发因素后,根据患者有无头晕、黑矇症状及心室率快慢决定是否需要临时起搏及静脉给药(阿托品、异丙肾上腺素),择期行永久性心脏起搏治疗。本例患者查血电解质正常,既往无特殊服药史;结合胸部CT表现,考虑Ⅲ度房室传导阻滞符合心脏结节病的表现。因此,首选起搏器植入术,在保证心脏节律正常的前提下行支气管镜检查,明确结节病的诊断与鉴别诊断。
心内科行起搏器植入术:于2018年8月6日在局麻下行心脏起搏器植入术,术后房室传导功能复原,心率70次/min。
排除禁忌后于2018年8月10日行支气管镜检查:于右肺上叶后段、右肺中叶内侧段和右肺下叶后基底段行TBLB,送病理。
组织病理回报:(肺活检)送检为支气管黏膜组织及少量肺组织,支气管黏膜见大量分泌黏液的上皮,未见肿瘤性病变。抗酸染色阴性。
送检血清ACE活性:正常。
问题4:患者可否诊断结节病?
本例患者TBLB未能取得组织病理学依据,但符合临床诊断结节病的三条主要标准:①X线胸片示双侧肺门及纵隔对称性淋巴结肿大,伴或不伴有肺内阴影;②经支气管肺活检或支气管肺泡灌洗液检查不支持其他疾病的诊断;③临床表现不符合结核病、淋巴系统肿瘤或其他类似肉芽肿病的特点。次要标准中,患者血清ACE活性及血钙水平正常,T-SPOT阴性,仍需要PET/CT及支气管灌洗液T淋巴细胞比例的结果提供更多诊断依据。
然而,患者病程中肺部影像学淋巴结肿大的自发缓解,及出现沿支气管血管束分布的结节灶,符合结节病自Ⅱ期向Ⅲ期(仅见肺部浸润或纤维化,而无肺门淋巴结肿大)转变的趋势。结合患者近1年来心慌不适,此次发现Ⅲ度房室传导阻滞,考虑为结节病累及心脏。
【最终诊断】
结节病:肺结节病Ⅲ期
心脏结节病:完全性右束支阻滞、高度房室传导阻滞、频发房室连接处逸搏伴完全性左束支阻滞
【治疗】
胸部影像学分期Ⅱ期及以上的肺结节病和累及心脏的结节病均需要积极治疗。国内外指南与共识均首选推荐系统应用糖皮质激素治疗,推荐泼尼松30~50mg/d口服,症状及病灶改善后逐渐减量至10~15mg/d,维持8~12个月,再递减至停药。当糖皮质激素无效或耐受不佳时,可选择氨甲蝶呤、硫唑嘌呤等细胞毒性药物及免疫抑制剂。TNF-α抑制剂对结节病亦有效。此例患者具体治疗方案如下:
1.泼尼松 0.5mg/(kg·d),晨服;
2.保护胃黏膜,补钙等对症治疗。
【随访】
患者口服激素治疗2个月,自觉症状明显改善。复查胸部CT(2018-09-27,图4)示原有纵隔内气管旁肿大淋巴结较前明显缩小;双肺中央间质增生和弥漫性细小结节影显著改善。
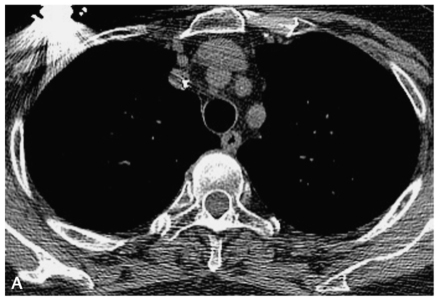
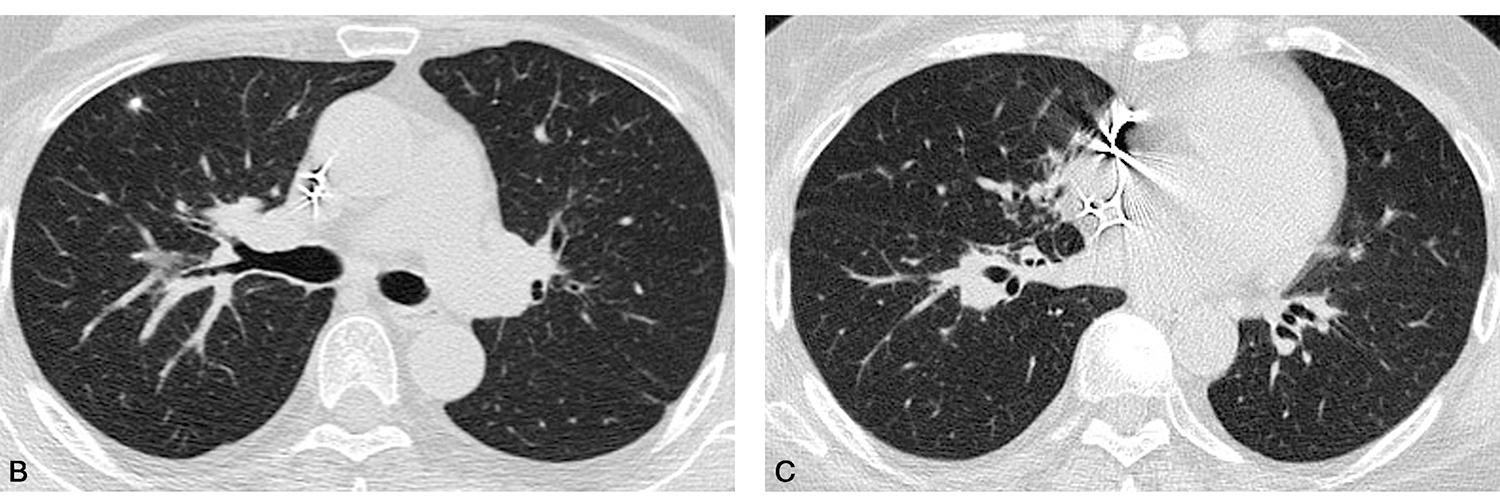
图4 患者口服激素治疗近2个月,复查胸部CT
A.纵隔内气管旁肿大淋巴结较前明显缩小;B、C.双肺中央间质增生和弥漫性细小结节影显著改善
【病例点评】
1.肺结节病HRCT典型和不典型特点
临床疑诊肺结节病通常最先源于胸部CT检查,尤其是HRCT的表现。肺结节病HRCT典型特点:①淋巴结肿大:常见于肺门、纵隔,呈双侧对称性分布,边缘清楚。②结节:微结节,直径2~4mm;边缘清楚,呈双侧弥漫性分布;大结节,直径≥5mm,有融合现象。③沿淋巴管扩散:支气管血管周围、胸膜下和小叶间隔。④纤维化改变:网状致密影,肺部结构扭曲变形,牵拉性支气管扩张,细支气管扩张,肺容积减小。⑤双侧肺门周围高密度影。⑥肺实质异常改变以上肺和中肺为著。
肺结节病HRCT不典型特点:①淋巴结肿大:单侧、孤立、位于前、后纵隔;②肺泡实变:肿块样高密度影、团块和孤立性肺结节;③毛玻璃影;④线状影:小叶间隔增厚、小叶内线状影;⑤纤维囊性改变:囊肿、肺大疱、肺气肿、蜂窝肺改变,以上肺和中肺为著;⑥粟粒样高密度影;⑦气道受累:马赛克征、气管支气管异常和肺膨胀不全;⑧胸膜病变:积液、乳糜胸、血胸、气胸、胸膜肥厚和钙化;⑨胸膜斑块样高密度影。
结节病经激素和免疫抑制剂治疗,部分病变可逆而部分病变不可逆。HRCT可逆性肺实质病变:①微结节、大结节;②肺泡实变:融合的肺实变影;③毛玻璃样高密度影;④小叶间隔增厚;⑤小叶内线状高密度影。
HRCT不可逆性肺实质病变:①蜂窝状高密度影、囊肿、肺大疱和肺气肿;②结构扭曲变形;③牵拉性支气管扩张、细支气管扩张;④肺上叶容积减小,肺门回缩;⑤曲菌球:见于10%的终末期结节病和先前存在的囊腔。
在结合临床的情况下,对结节病典型胸部HRCT影像学特点即双侧肺门和纵隔淋巴结肿大、淋巴脉管系统周围微结节和病变的解剖分布以上中叶为著等,可以明确指向肺结节病的临床诊断;但是不典型的影像学表现必须增加鉴别诊断的范围,包括与结核病和其他肉芽肿性炎症、硅沉着病、恶性病变和肺尘埃沉着病等相鉴别。
2.结节病的诊断
结节病是一种原因不明的多系统受累的肉芽肿性疾病,在20~60岁人群中均有发病,在我国好发于40岁以上人群。结节病最常累及肺部,30%的患者可合并肺外表现。肺部病变主要表现为双侧肺门淋巴结增大和肺部浸润,可进展至肺纤维化,导致肺动脉高压。常见的呼吸道症状包括咳嗽、气短、胸痛等;可伴皮肤、眼及其他多脏器损害。
结节病的诊断通常建立在临床和放射学所见,以及存在一个或多个器官非干酪样坏死性肉芽肿的组织学证据和没有致病微生物或颗粒的基础之上;已知病因的肉芽肿和局部结节样反应必须排除在外。肉芽肿性病变见于很多疾病,如结核病、铍中毒、麻风病、过敏性肺炎、Crohn病、原发性胆管硬化和霉菌病等;局部结节样反应可见于肿瘤或慢性炎症引流区域的肿大淋巴结;也可见于经过放化疗的患者。因此,全面细致的鉴别诊断是确诊结节病的必要条件。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
[1]YOUSSEF G,BEANLANDS R S,BIRNIE D H,et al.Cardiac sarcoidosis:applications of imaging in diagnosis and directing treatment[J].Heart,2011,97(24):2078-2087.
[2]BIRNIE D H,SAUER W H,BOGUN F,et al.HRS expert consensus statement on the diagnosis and management of arrhythmias associated with cardiac sarcoidosis[J].Heart Rhythm,2014,11(7):1305-1323.
[3]张海琴,程齐俭,万欢英.结节病的诊治进展[J].临床肺科杂志,2015(4):732-734.
[4] 王宇,曹悦鞍,彭朝胜,等.结节病患者 155例临床分析[J].临床肺科杂志,2012,17(9):1577-1578.
人卫知识数字服务体系





 Copyright © 2023 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2023 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
