49岁男性,因活动后气促2个月,加重伴双下肢水肿1个月,外院治疗效果不佳后,转入笔者医院,门诊以“急性心力衰竭”将患者收入院。 如何诊治?
一、病情摘要
1.基本情况
男性患者,49岁,农民,以“活动后气促2个月,加重伴双下肢水肿1个月”为主诉,于2012年9月入院。入院前2个月,患者无明显诱因出现活动后气促,休息后可缓解,夜间需高枕卧位,于外院就诊,经利尿、强心、营养心肌等处理后,症状无明显缓解,遂来我院。诊治过程中,患者症状较前无明显改善,并逐渐出现活动后气促,夜间阵发性呼吸困难,双下肢水肿(延及膝关节上10cm)。门诊以“急性心力衰竭”将患者收入院。
2.既往
患者既往身体健康,否认高血压、糖尿病病史。
3.入院查体
体温36.2℃,脉搏106次/min,呼吸21次/min,血压109/81mmHg。神志清楚,体形消瘦,查体合作。颈静脉怒张,肝颈静脉回流征阳性。左下肺可闻及湿啰音,右下肺呼吸音低,无胸膜摩擦音。心前区无隆起,心尖搏动位于左第五肋间锁骨中线外1.0cm,无抬举感,无震颤,心相对浊音界向左扩大。心率106次/min,律齐,A2<P2,各瓣膜听诊区未闻杂音。腹平软,全腹无压痛、反跳痛,肝肋下1cm可触及。双下肢重度水肿。
4.入院前检查
心电图:
ST段压低,T波低平、倒置(V5~V6),肢导低电压(图1)。

图1 心电图
心脏彩超(2012-08-27):
主动脉(窦部)3.15cm,室间隔1.64cm,左心室3.73cm,左心室后壁1.29cm,左心室前壁1.45cm,左心室侧壁0.957cm,肺动脉2.84cm,右心房(四腔观)4.84cm,右心室(四腔观)4.03cm,左心房(四腔观)4.21cm,每分输出量2.1L/min,左心室舒张容积55ml,左心室射血分数42%。结论:①室间隔及左心室壁增厚,左心室壁运动减弱;②左心房增大,二尖瓣反流(+~++);③右心房增大,三尖瓣反流(++);④左心室收缩、舒张功能降低(图2)。
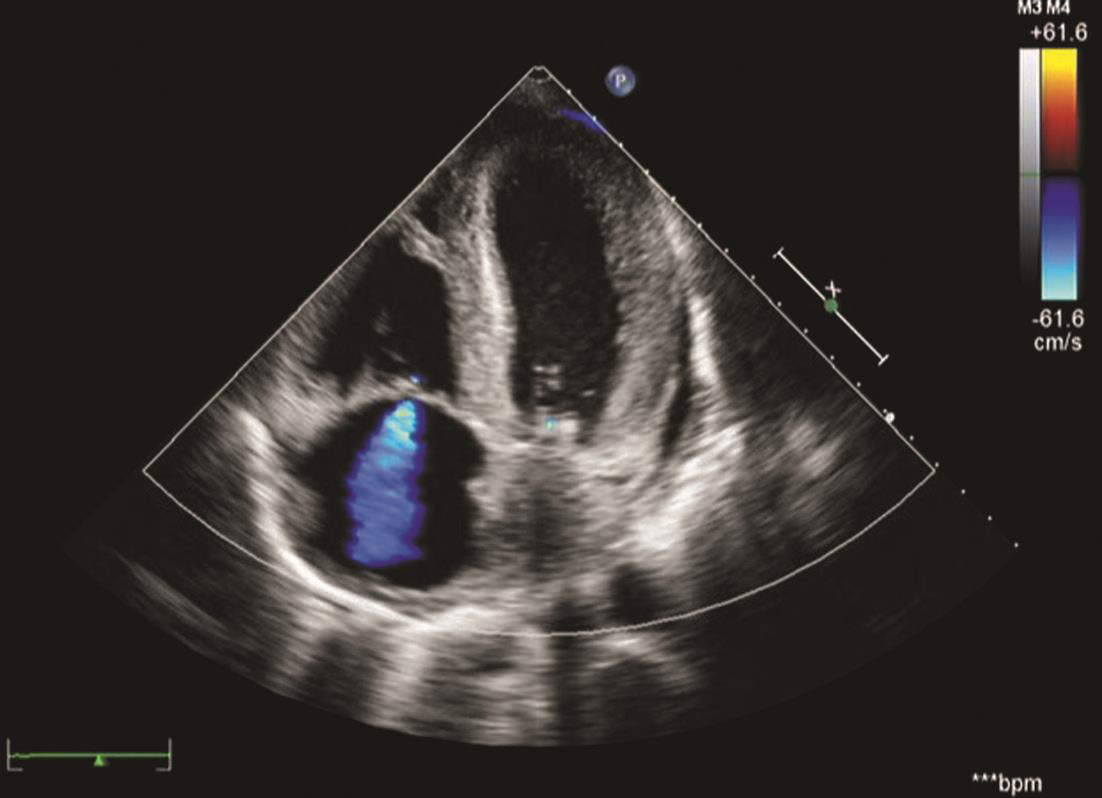
图2 心脏彩超
5.初步诊断
①急性失代偿性心力衰竭,心功能Ⅳ级;②肥厚型心肌病可能;③继发性心肌病可能。
二、诊治过程
【病例特点】
1.一般情况
患者为中年男性,农民,亚急性起病,既往无慢性疾病史。
2.主要症状和体征
活动后气促2个月,肝颈静脉回流征阳性,左下肺可闻及湿啰音,右下肺呼吸音低,心尖搏动位于左第五肋间锁骨中线外1.0cm,双下肢重度水肿。
3.辅助检查
心电图示肢导低电压。心脏彩超示室间隔及左心室壁增厚,左心室射血分数(left ventricular ejection fraction,LVEF)42%。
4.治疗反应
经利尿、强心、营养心肌等处理,患者活动后气促症状较前无明显改善,双下肢水肿逐渐加重。
【鉴别诊断思路】
以活动后气促伴双下肢水肿等心力衰竭症状为首发临床表现可见于多种器质性心脏病。根据本病例特点,需重点排查以下疾病。
1.肥厚型心肌病
患者有反复活动后气促症状,心脏彩超示室间隔非对称性增厚,舒张期室间隔厚度与后壁厚度之比>1.3,需考虑本病可能。
2.心肌淀粉样变性
患者为中年男性,血压偏低,心脏彩超见心肌肥厚伴心电图低电压,需考虑本病可能。
3.其他继发性心肌病
如心肌炎后心肌病、结缔组织病、营养代谢障碍(糖原累积症、黏多糖病、镁缺乏症、脚气病等)等疾病导致的心肌病变,患者也可因心力衰竭而首次就诊。
【诊治措施】
1.入院后相关检查
(1)一般检查:
血常规:WBC 6.3×109/L,N% 70.9%,Hb 125g/L,PLT 117×109/L。生化:总蛋白54g/L,白蛋白33g/L,球蛋白21g/L,直接胆红素8.5μmol/L,ALT 337IU/L,AST128IU/L,乳酸脱氢酶383IU/L,α-羟丁酸脱氢酶323IU/L,尿素氮7.8mmol/L,肌酐84μmol/L,尿酸617μmol/L。DIC+血凝:凝血酶原时间15.3s,纤维蛋白(原)降解产物20.3μg/ml,D-二聚体5.62μg/ml。血气分析(FiO2 21%):pH 7.435,PaCO2 32.1mmHg,PaO2 61.5mmHg,HCO3- 21.8mmol/L。尿常规:蛋白质(+++),隐血(红细胞)微量。甲状腺功能:超敏促甲状腺素(supersensitivity thyroid-stimulating hormone,S-TSH)4.60mIU/L,游离三碘甲状腺原氨酸(FT3)2.99pmol/L。自身抗体:抗核抗体阴性,抗线粒体抗体阴性。肾功能(特定蛋白):α2-巨球蛋白(α2-macroglobulin,α2MG)<2.55mg/L,微白蛋白1070.0mg/L,尿转铁蛋白(urinary transferrin,TRU)120.0mg/L,α1-微球蛋白104.0mg/L,免疫球蛋白G 28.9mg/L。
(2)心功能相关检查:
NT-proBNP 10 993.00pg/ml,肌钙蛋白I(cTnI) 0.14ng/ml。
(3)影像学检查:
胸部正侧位X线片示双下肺渗出性改变,伴双侧少量胸腔积液,心影增大。全腹彩超:肝稍大,双肾未见明显异常。
2.入院后相关诊疗
经常规抗心力衰竭治疗(以呋塞米利尿、单硝酸异山梨酯扩血管、低分子肝素钙抗凝,培哚普利、螺内酯改善心肌重构),辅以营养心肌、制酸保胃治疗,患者气促无明显改善,病情进展。全腹彩超提示腹水、胸腔积液等多浆膜腔积液,肝、肾功能受损。考虑患者多系统受累,再次追问病史,发现近1个月来患者无明显诱因出现舌体肿大。结合患者临床表现及各项检查结果(血压偏低,心功能不全;心脏彩超提示室间隔、左心室壁增厚,右心房、左心房增大,射血分数减低;心电图提示肢导低电压;肝功能损害;大量尿蛋白;舌体肿大等),考虑可能为系统性淀粉样变性,故进一步检查骨髓涂片、免疫固定电泳、肾穿刺病理活检。
(1)骨髓涂片:
提示浆细胞增多(6%)(图3)。
.jpg)
图3 骨髓涂片(瑞氏染色,×1000)
(2)免疫固定电泳:
检出寡克隆带λ(图4),λ轻链(血)683.5mg/L。
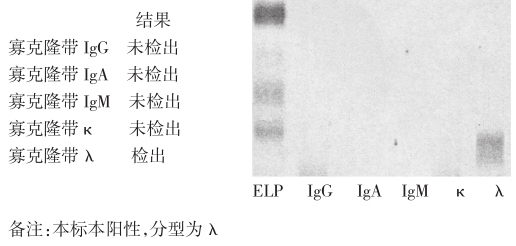
图4 免疫固定电泳结果
(3)肾穿刺病理活检:
光镜检查及免疫检查(刚果红染色)提示原发性肾淀粉样变,轻度肾小管间质病变。
1)光镜病理检查
肾小球:总数18个,明显病变16个,轻微病变2个。①肾小球硬化:无;②系膜病变:细胞个别区域轻度增生,基质弥漫性轻-中度增生;③毛细血管病变:少数、轻度狭窄;④基底膜病变:不明显;⑤肾小囊病变:灶性粘连。
肾小管及间质:①肾小管:5%轻度萎缩,透明管型(++);②间质:可见成纤维细胞增生,淋巴细胞和单核细胞浸润。
小血管:入球动脉壁增厚。
2)免疫病理检查:
IgG:弥漫性分布,系膜区颗粒(+);IgM、IgA阴性;C3:系膜区颗粒状(+)。刚果红染色显示弥漫性分布,系膜区颗粒(++),间质血管壁(+++);高锰酸钾氧化法显示系膜区颗粒(++),间质血管壁(+++),不能消化。
3)超微病理检查
肾小球:总数3个,明显病变3个,轻微病变0个。①沉积物:系膜区大量细丝状沉积物;②系膜病变:细胞增生不明显,基质轻度增生、团块状;③基底膜病变:增厚;④毛细血管病变:管腔少数轻度狭窄。⑤足细胞:足突融合;⑥肾小囊病变:粘连灶性;⑦肾小球硬化:无。
肾小管及间质:①肾小管:轻度萎缩,基膜增厚(+),上皮细胞变性水肿(+),透明管型(+);②间质:可见成纤维细胞增生,淋巴细胞和单核细胞浸润。
小血管:管壁增厚并见大量细丝状沉积物。
3.最后诊断
原发系统性淀粉样变性(AL型,λ轻链型)Ⅳ期(梅奥分期修订版),累及心肌、肾、肝、血液、软组织。
【临床转归】
患者于入院第22天凌晨突发猝死,家属拒绝尸检。
【临床难点】
本病例的诊治难点有以下三点:①临床表现以进行性难治性心力衰竭为首发症状,无特异性;②收缩性和舒张性心力衰竭同时存在;③确诊为淀粉样变性时,患者多个器官功能已经严重损伤,特别是心肌受累严重,易突发恶性心律失常,猝死风险高。
心肌淀粉样变性是由于异常折叠蛋白分子构成的不可溶性纤维沉积物在心肌聚集而导致以心力衰竭、心律失常和心肌缺血为主要表现的临床综合征。该病在临床上并不少见,但是症状不典型,与心力衰竭关系密切,诊断困难,误诊及漏诊多。此外,其分型不同,预后不同,治疗方案也不同。
心肌淀粉样变性的临床表现为:①心肌病变:心力衰竭(右心衰竭更多见,肺水肿少见);②小血管病变:心肌缺血、心绞痛,冠状动脉造影正常;③传导系统:房室传导阻滞、病态窦房结综合征;④血栓和栓塞;⑤外周神经病变:腕管综合征;⑥大量蛋白尿;⑦肝功能损害。
该病在临床上主要分为AL型(轻链型淀粉样变性)和ATTR型(即甲状腺转运蛋白型淀粉样变性,又分ATTRm-突变型和ATTRwt-野生型)。其中,AL型淀粉样性是临床上最常见的类型,病变累及多个器官,病情重,进展快,诊断、治疗困难,病死率高。临床上,有如下情况者应注意AL型淀粉样变性的可能:①中老年患者;②大量蛋白尿;③低血压,尤其是直立性低血压;④左心室肥厚;⑤肢体导联低电压;⑥不明原因的心力衰竭。
淀粉样变性多系统受累表现可归纳如下:①心肌受累:存在进行性难治性心力衰竭、多浆膜腔积液;左心室肥厚伴心电图低电压;左心室壁均匀肥厚伴室壁活动弥漫性减低;进行性血压降低;心电图示肢体导联低电压。②肾脏受累:存在大量蛋白尿,肾小管间质病变。③肝脏受累:存在肝大;肝功能异常,ALT/AST升高。④软组织受累:巨舌。
AL型淀粉样变性的预后差异很大,与TnT、BNP和dFLC密切相关。心脏受累程度是最重要的预后指标。本例患者就诊时,病情已经是第Ⅳ期(终末期)。
三、点睛析评
本病例最终诊断为原发性轻链型心肌淀粉样变性。心肌淀粉样变性的特异性心脏超声表现为“闪耀征”及心肌肥厚、限制性心肌病。心电图表现包括QRS低电压、陈旧性心肌梗死图形。心肌淀粉样变性诊断的金标准是心内膜下活检见刚果红染色阳性(偏光显微镜下呈绿色双折光)。故当患者出现舒张性心力衰竭,心脏出现不能用其他病解释的限制性心肌病及左心室壁增厚改变,尤其是出现心肌肥厚伴低电压时,应考虑心肌淀粉样变性,仔细寻找心脏外表现(如肝功能、肾功能异常及大量蛋白尿)。本病例可见限制性心肌病心脏超声改变、左心室壁增厚和大量蛋白尿,符合该病的临床特点。
原发性淀粉样变性大多为浆细胞病,针对病因进行治疗为主要切入点,如果为多发性骨髓瘤可给予大剂量化疗加干细胞移植。该病预后差,预期生存时间短。多数病例诊断后,如果不进行治疗,生存期2~3年;确诊时心脏明显受损者生存期6个月左右。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
人卫知识数字服务体系





 Copyright © 2023 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2023 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.