一、概述
先天性巨结肠症(Hirschsprung's Disease,HD)大体标本可分为两部分,近端扩张的结肠和远端狭窄的直肠,二者之间有一移行段,表现为漏斗形。通过HD组织学检查,可发现其远端狭窄的肠管肌层神经丛和黏膜下神经丛内神经节细胞缺如。
1948年,Swenson等进行了针对病变部位的狭窄段切除术,正确地解决了HD的治疗问题,此后,Duhamel、Rebhein和Soave等相继采用了多种术式,构成HD根治术的四大经典手术。这几种方法都对HD的治疗起了重要的作用,但可能会出现各种并发症。因此,如何减少术中、术后并发症,降低手术副损伤,缩短治愈时间,尤其提高患儿术后中远期的生活质量,小儿外科的学者们一直在不断地进行手术技术改良和更新。随着对内括约肌功能解剖的进一步了解,衍生了众多改良手术方式,其主要针对齿状线的保护、内括约肌的部分切除等。
最初HD手术治疗分为三期:确诊后,一期行结肠/回肠造瘘术以降低近端扩张肠管压力,待3~12个月后行二期经肛门/经腹远端狭窄段肠管切除及肛门吻合,造口闭合术可同期完成或3~6个月后延期完成。1980年,报道了新生儿在未预先行结肠造瘘的情况下进行根治性拖出手术。随着对HD研究的不断深入,其治疗从早期的分期手术演变为一期手术。
随着腹腔镜技术的引入,经典拖出手术得到进一步改进和完善。腹腔镜手术具有疼痛轻、恢复快、伤口美观等优点。在此基础上出现了单纯经肛门拖出手术,该术式成了治疗HD的广受欢迎的手术方式。通过腹腔镜浆肌层或全层活检可明确病变位置、腹腔内游离肠管和直视观察避免肠管扭转等,腹腔镜手术成为目前大多数医生常规采取的手术方式。
二、手术步骤
(一)麻醉和体位
1.麻醉
采用静脉、气管插管复合麻醉,并辅以骶管复合麻醉或连续硬膜外阻滞麻醉,常规穿刺中心静脉置管和桡动脉置管,监测中心静脉压、动脉压力并进行术中血气分析。
2.体位
仰卧位见图1,截石位见图2。术者位于患儿的左侧肩部,助手位于患儿右侧肩部。患儿腹部、臀部、会阴部及双下肢消毒,并用无菌巾包裹双下肢,插入胃管及导尿管。
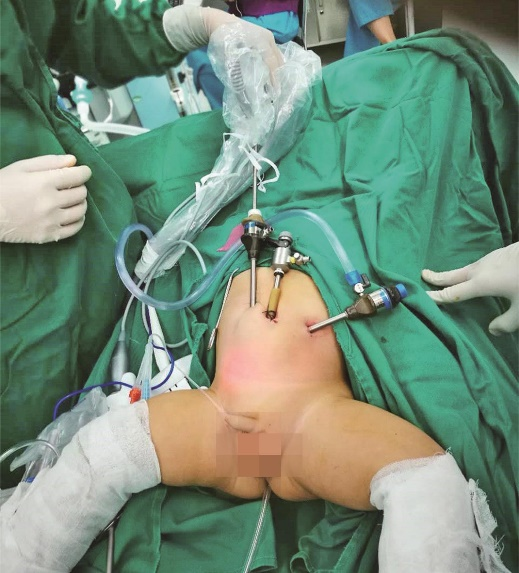
图1 仰卧位
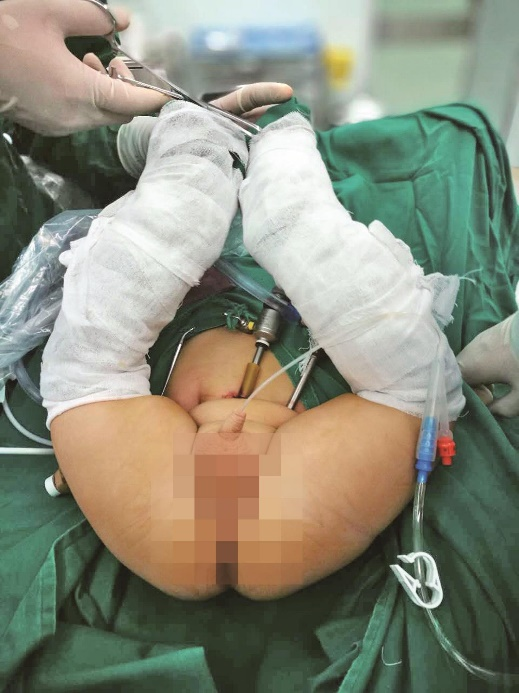
图2 截石位
(二)手术过程
1.切开脐部,置入5mm Trocar固定后建立气腹,置入腹腔镜。在腹腔镜监视下,于平脐水平,左侧腹直肌外缘置入1个3mm或5mm Trocar,右侧置入1个5mm Trocar,见图3。
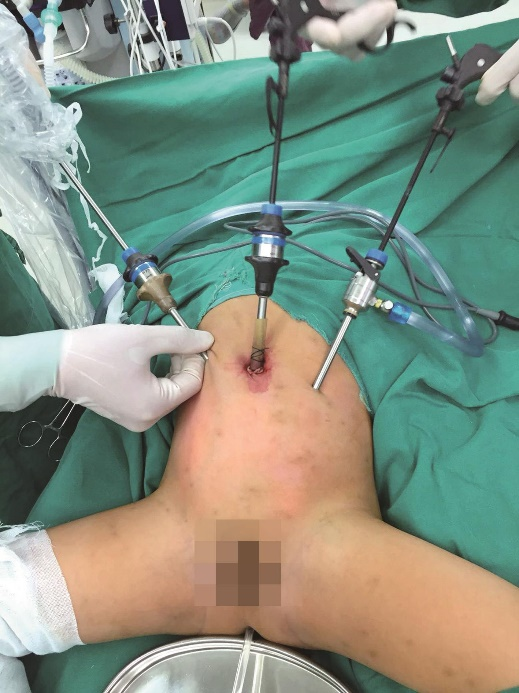
图3 Trocar位置
2.探查腹腔明确病变部位,找到狭窄肠段与扩张肠段的移行区(图4)。于移行区远近端肠管分别取肠壁浆肌层组织,送快速冰冻病理检查,查找神经节细胞,明确诊断及病变范围。
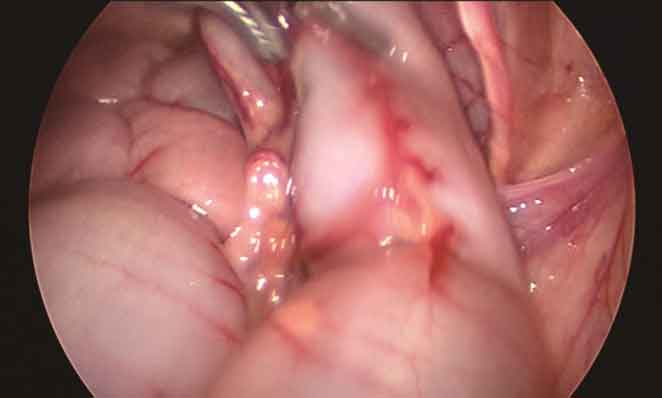
图4 找到移行区
3.将手术台置于头低足高位,腹腔镜直视下辨清双侧输尿管、髂血管、卵巢或睾丸血管及输精管。从乙状结肠血管处开始解剖,术者左手用抓钳向上提起结肠,绷紧系膜,右手用超声刀先离断乙状结肠血管的二级血管弓(采用三段法离断,Hem-o-lock夹或丝线结扎,避免出血),继而将系膜切开一孔,此处应注意保持末级血管弓完整(图5)。
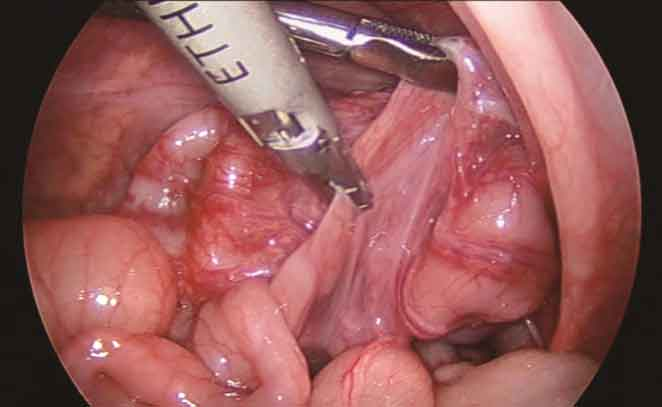
图5 离断血管及切开系膜
沿此孔下切直肠系膜,在扩张段保留末级血管弓的完整性,在痉挛段紧靠肠壁游离至腹膜反折上约1cm水平(图6)。
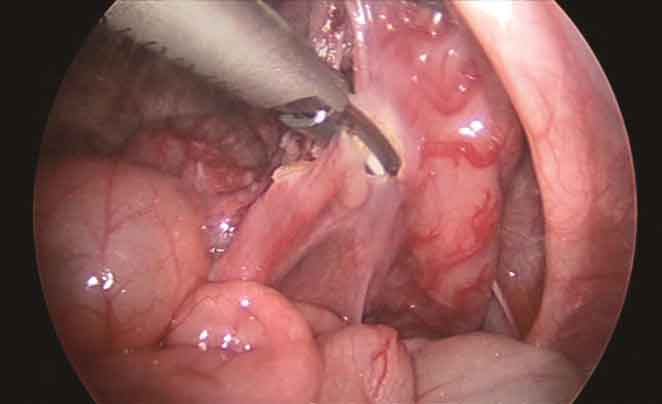
图6 游离直肠系膜
4.继续向上用超声刀沿末级血管弓外切割近段结肠系膜,并于肠管外侧分离降结肠侧腹膜,游离降结肠。根据需要的长度,必要时需分离至脾结肠韧带(图7)。
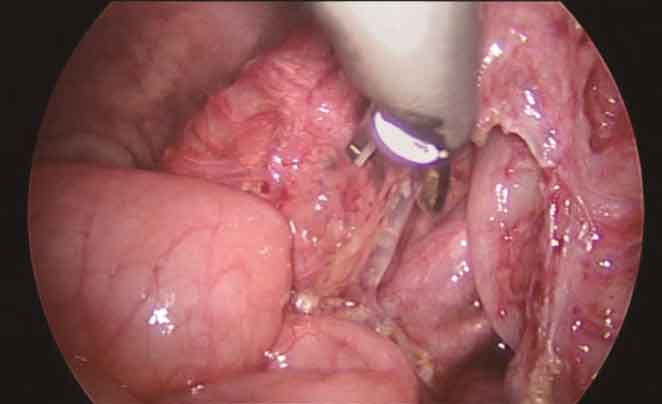
图7 游离近端结肠
5.转至会阴部手术,应用Lone-star肛门牵拉器暴露肛门,保护齿状线。在齿状线上方可见肛管直肠黏膜分界线(肛直线),此处上下黏膜可见颜色明显不同。在肛直线用电刀环形切开黏膜,电凝止血(图8)。
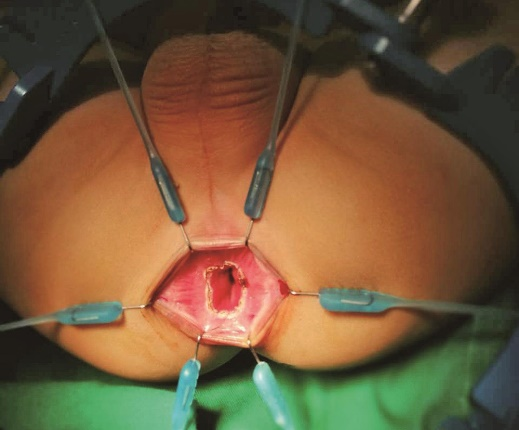
图8 环形切开直肠黏膜
6.近端黏膜切缘置8~10根牵引线(图9),牵引线太少会撕脱黏膜。
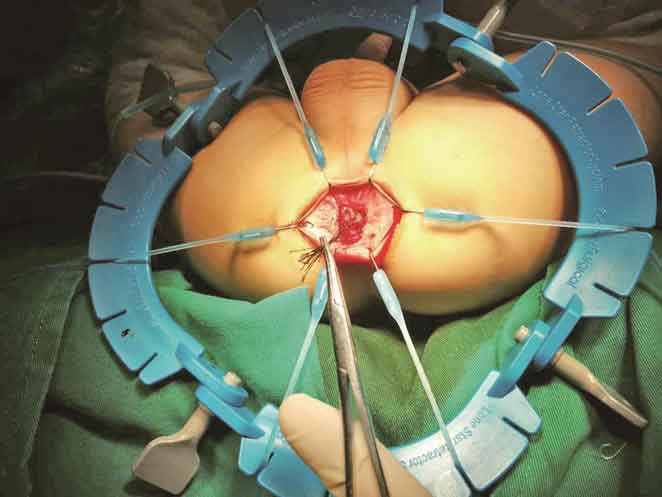
图9 置牵引线
7.使用电刀环周切入,进入内外括约肌间隙(图10)。
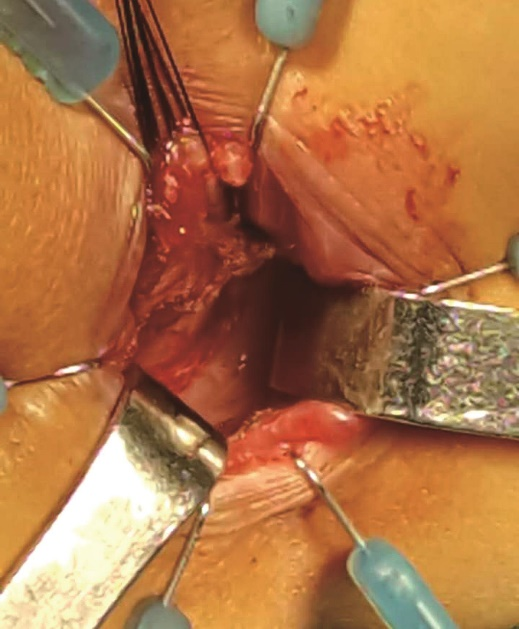
图10 直肠后壁的内外括约肌间隙
8.直肠前壁用电刀经黏膜下层向近端分离,期间注意保持黏膜层完整(图11)。在直肠后壁经直肠全层,沿直肠纵肌层向上游离(图12)。
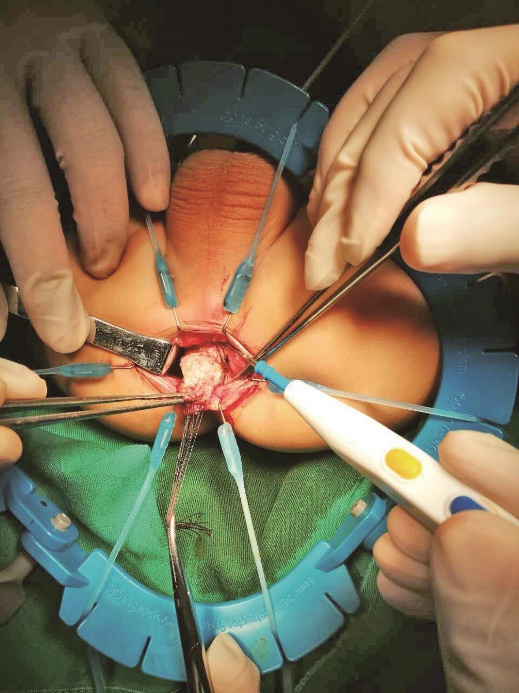
图11 前壁分离直肠黏膜
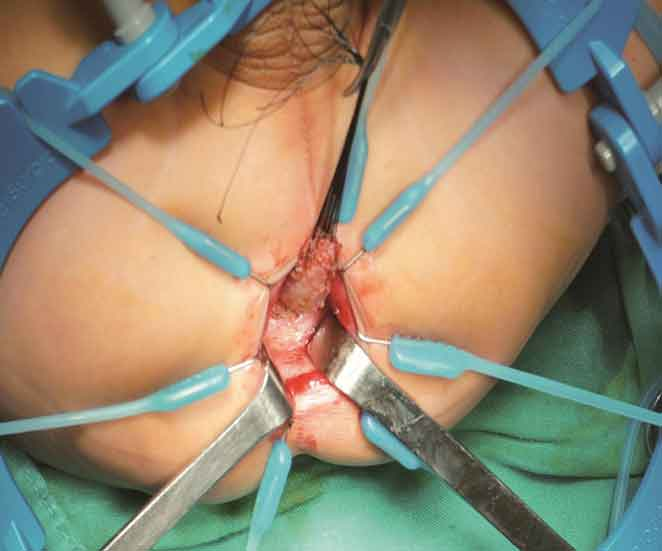
图12 后壁全层游离
9.游离至腹膜反折水平,从前方切开直肠肌鞘进入腹腔(图13)。
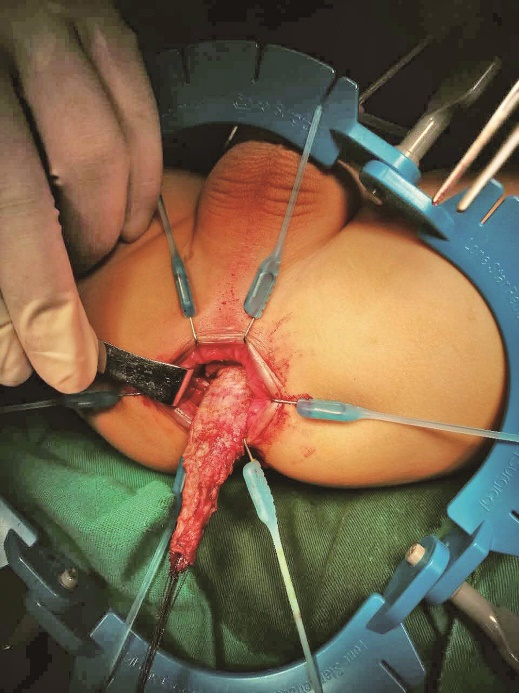
图13 直肠前壁游离至腹膜反折水平
10.拖出肠管,处理直肠系膜,彻底游离肠管(图14)。
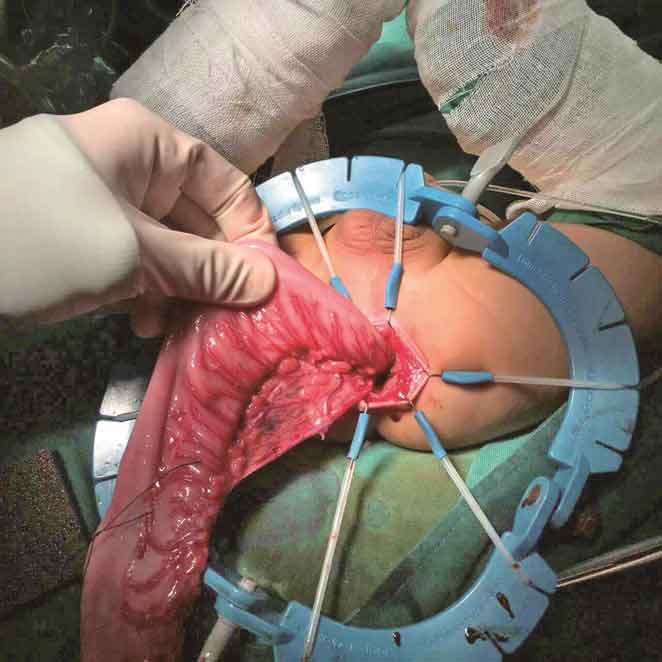
图14 处理直肠系膜
11.拖出结肠,注意保持正确方向,以免肠管扭转。如果不能确定方向,可以在腹腔镜监视下拖出肠管(图15)。

图15 拖出结肠
12.吻合口处再次送术中快速病理检查,确定神经节细胞存在。切断并移除病变肠管,切除全部痉挛段、移行段及异常肥厚的扩张段8~10cm(图16)。
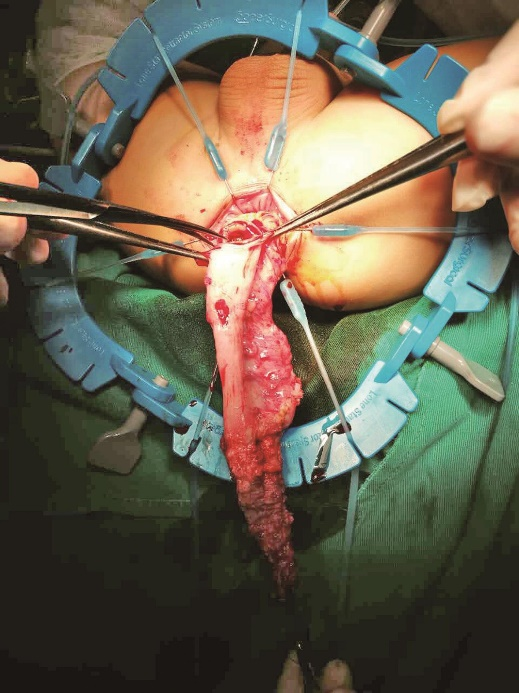
图16 切除病变肠管
13.局部碘附消毒后,将近端正常的结肠与齿状线上直肠黏膜切缘用5-0可吸收缝线二层间断缝合,或一层连续缝合间断加针(图17)。
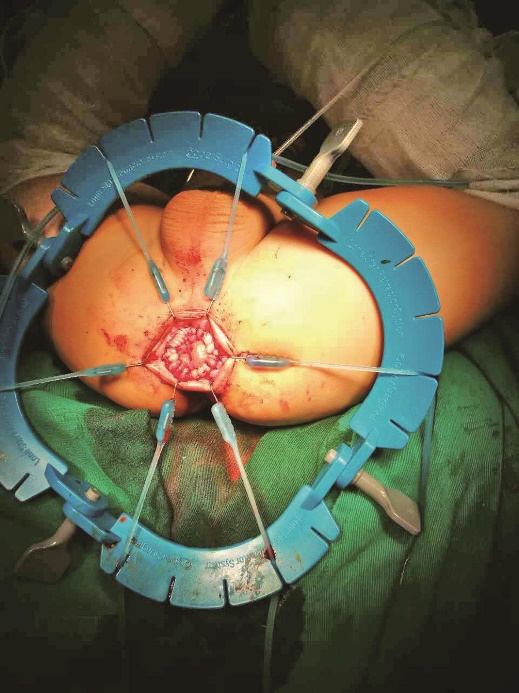
图17 吻合完毕
14.撤离牵拉器前放入肛管,保留3~5日(图18)。
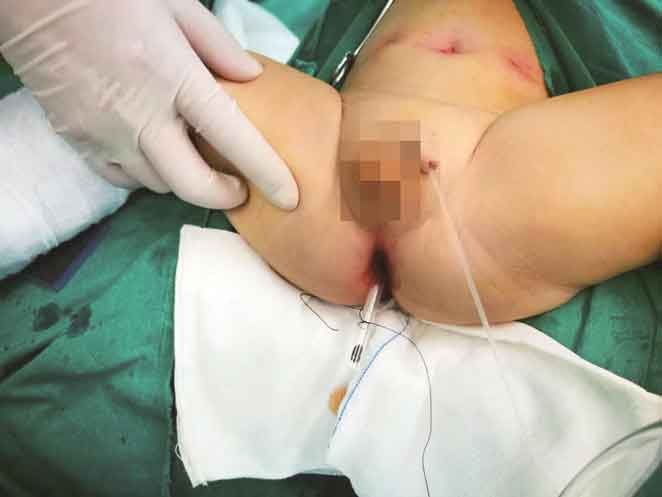
图18 放入肛管
15.更换手套,重建人工气腹,仔细检查有无结肠系膜裂孔疝,大网膜、侧腹膜有无形成索带压迫肠管,拖出结肠有无扭转,骶前有无出血等。如有,可还纳被压肠管,超声刀进一步松解压迫,超声刀或电凝止血等。
16.拔出Trocar,解除气腹,缝合脐部腹膜切口,皮肤胶粘合脐部伤口。
三、手术注意事项
1.术中松解肠管须彻底,同时应保证保留肠管的末级血管弓完整。拖出吻合时应注意:①保证吻合低张力,于体外3~5cm处离断肠管再送回盆腔吻合;②吻合口血供好,肠管切缘活动性出血,肠管红润;③适当切除吻合口周围肠脂垂和网膜,并游离吻合口边缘系膜约5mm,保证吻合口内不夹带过多组织。以上可确保吻合口愈合良好,避免吻合口回缩、吻合口瘘等并发症。
2.切除肠管应包括一部分扩张段远端(8~10cm),此处常合并肠神经节细胞减少、神经节发育不良和炎症。切除肥厚的扩张段有利于术后功能恢复,避免便秘复发。
3.如病变肠管累及降结肠,则需要彻底松解结肠脾曲。如3个Trocar操作困难,则应增加1个,可位于右上腹,术者转位于患儿右侧操作,同时第一助手经患儿左侧Trocar辅助提起肠管。
4.吻合后必须再次经腹腔镜检查,除检查系膜裂孔疝、吻合肠管扭转外,应着重检查骶前出血。如有活动性出血应在保护周围组织的前提下,用超声刀或电凝止血。如有少量血渗出可用止血材料进行压迫。必须强调止血严密的重要性,一旦骶前形成血肿,术后可能诱发感染,导致盆腔脓肿、吻合口瘘等严重并发症。
5.腹腔镜游离直肠至腹膜反折以下1cm即可,其下组织应采用经肛门入路进行分离,腹膜反折在经肛门切开直肠肌鞘时切开。这样避免损伤盆腔内直肠周围的重要神经和血管组织,避免出现术后尿潴留、大便失禁等并发症。
6.腹腔镜分离时应时刻紧盯输尿管和精索。在分离乙状结肠系膜时,应避免输尿管损伤,此处系膜紧邻右侧输尿管;在分离盆腔直肠时则应关注左侧输尿管;在分离降结肠外侧侧腹膜时则应密切关注精索血管。可采用超声刀离断避免过度的热辐射,同时避免一次离断过多组织。对于已经接受一次或多次手术的患儿,盆腔可见明显粘连,术中则应更加小心谨慎。
7.内外括约肌间隙的鉴别点
①外括约肌电刀刺激收缩,内括约肌无收缩;②外括约肌呈粉红色,内括约肌苍白;③内外括约肌之间有结缔组织相隔。
8.手术切除了部分内括约肌即直肠肌鞘后壁,同时保留了直肠前壁的肌鞘,既避免了肌鞘和内括约肌痉挛引起的梗阻症状,导致的小肠结肠炎和便秘复发,又保护了直肠前壁相邻的尿道神经组织。但此术式早期可能出现便频和污便。但研究认为,术后半年,随外括约肌和新直肠肠管肌肉收缩功能代偿,以及新直肠蠕动减缓和吸收能力提高,上述症状可以缓解。
四、并发症
1.出血
应确保离断系膜血管凝固彻底。系膜血管较粗时应多重凝固(三段法)后再切断,若操作不可靠可行Hem-o-lock夹夹闭或丝线结扎。吻合后应再次腹腔镜检查,确认骶前止血彻底。
2.周围组织损伤
(1)输尿管、输精管损伤:应仔细辨认,避免一次离断过多组织,如果损伤可在腔镜下直接吻合或中转开腹吻合。
(2)肠管损伤:分离组织时可将肠管尽可能推向右上腹,增加盆腔及左下腹操作空间。一旦损伤应腹腔镜下或开腹修补肠管。
(3)盆腔神经血管损伤:可造成大出血或排尿功能障碍等,故术中分离腹膜反折以下的组织,应采用经肛门入路。
3.吻合口回缩、裂开
常见于吻合肠管张力高、血供不良等情况,腹腔镜辅助手术松解彻底,可保留末级血管弓,使肠管血供良好,降低吻合口回缩、裂开的发生率。一旦发生,保守治疗可能引起感染或吻合口狭窄,故应再次松解肠管,二次吻合。
4.吻合口瘘
腹腔镜手术可以保证吻合口血供良好和低张力吻合,目前很少发生。一旦出现,瘘口小者可保守治疗或二次手术局部清理再次吻合,如出现广泛的瘘和感染则应尽早行肠造瘘术。
5.吻合口狭窄
同样应避免高张力和缺血吻合,减少瘢痕形成,术后需扩肛3个月。
6.肛周糜烂
术后早期因便频和污便,造成肛门周围皮肤红肿、破溃和湿疹。切除肠管越多其表现就越严重。应向家长进行宣教,指导其对局部进行清理、外涂药膏隔离水分等处理。术后3个月随肛门功能恢复,肛周糜烂逐渐缓解。
7.便秘复发
多种原因可导致便秘复发:①切除病变肠管不够,遗留移行区或无神经节细胞肠段;②HD合并近端肠神经元发育不良,或吻合口神经节术后变性;③肌鞘过长或吻合口狭窄、内括约肌痉挛等;④排便习惯异常。
便秘早期可行灌肠和排便训练,反复长期便秘导致肠管扩张者,应二次手术治疗。手术应根据病因对症治疗:残留病变肠管者可再次切除;内括约肌痉挛或肌鞘过长者可切除全部或后半内括约肌和肌鞘。
8.肛门失禁
HD术后真正的肛门失禁罕见,但时有污便发生,原因为:①内括约肌部分切除后,早期可能出现便频和污便。但研究认为,术后半年,随外括约肌和新直肠肠管收缩功能代偿,以及新直肠蠕动减缓和吸收能力提高,上述症状逐渐缓解。②切除病变肠管不够,排便不畅,导致充盈性便失禁。③术中损伤外括约肌、齿状线和肛管皮肤导致控制和感觉异常。后两个原因可通过排便训练等方法进行纠正,长期无效者可考虑手术。
9.肠梗阻
(1)机械梗阻:原因可能为粘连性肠梗阻或肠系膜裂孔疝。
(2)功能性梗阻:小肠结肠炎可能表现为腹胀呕吐,腹部立位平片可能为低位肠梗阻表现。
10.小肠结肠炎
为HD最为常见的并发症之一,表现为腹胀、腹泻、呕吐、发热、精神萎靡,晚期重症则可能导致感染脓毒症休克。因此,须早发现早治疗,早期可指导家长自行肛管减压,直肠给药或口服抗生素(如甲硝唑)就可以达到治疗效果。严重时可入院禁食补液、静脉滴注抗生素,肛管减压及洗肠后可好转。但重症小肠结肠炎导致感染脓毒症休克或肠穿孔则需立即行液体复苏及肠造瘘术积极挽救生命。
五、技术现状与总结
2004年,李龙等率先报道了直肠黏膜及内括约肌部分切除术对预防HD根治术后肠炎的影响。研究通过对77例患儿术后中长期随访,初步证实该手术安全可行,对术后小肠结肠炎发生率较标准Soave手术明显降低,但在内括约肌解剖层次、切除范围等方面存在一定手术操作难度。
2016年,Julia Guerra通过对12篇腹腔镜辅助、3篇单纯经肛门手术对比研究荟萃分析,认为腹腔镜辅助与单纯经肛门手术治疗HD的并发症、术后小肠结肠炎发生率、二次手术率等相似,但腹腔镜辅助手术时间稍长于单纯经肛门手术,同时该研究指出由于缺乏更有说服力的随机对照研究及术后随访时间普遍较短,目前关于此两种手术方式在术后排便功能恢复等长期指标中仍存在争议。
腹腔镜先天性巨结肠拖出术较传统开腹手术有较多优势,包括可显示更清楚的盆底解剖、创伤小、术后肠道功能恢复快、进食早等。另外,腹腔镜相对于单纯经肛门手术也有其特点,其可通过浆肌层活检确定移行区水平,直视下松解结肠系膜和侧腹膜,确保拖出结肠不扭转,系膜张力小,括约肌牵拉少。随着病例的积累及对术后随访结果的评估,技术不断改进,包括近端肠管切除位置、盆底直肠游离范围、黏膜分离方法、肌鞘的处理等,可使并发症进一步减少,疗效不断提高。最近采用回顾性研究的荟萃分析显示,与单纯经肛门手术相比,腹腔镜辅助手术治疗直肠乙状结肠型HD手术时间稍长,而术后小肠结肠炎、污便及便秘的发生率与之相当,手术成功的关键取决于术者和病理医生的经验。
推荐阅读资料
[1]李龙,刘树立,付京波,等.经肛门直肠黏膜及内括约肌切除术治疗先天性巨结肠的技术要点和疗效.中华小儿外科杂志,2008,29(9):515-518.
[2]李胜利,张军,明安晓,等.腹腔镜辅助经肛门直肠内拖出术治疗小儿先天性巨结肠165例中长期随访报告.中国微创外科杂志,2011,11(12):1070-1074.
[3]BING X, SUN C, WANG Z,et al.Transanal pull through Soave and Swenson techniques for pediatric patients withHirschsprung disease.Medicine(Baltimore), 2017, 96(10):e6209.
[4]GUERRA J, WAYNE C,MUSAMBE T,et al.Laparoscopic-assisted transanal pull-through(LATP)versus complete transanal pull-through(CTP)in the surgical management of Hirschsprung's disease.J Pediatr Surg,2016,51(5):770-774.
[5]TOMUSCHAT C, ZIMMER J,PURI P.Laparoscopic-assisted pull-through operation for Hirschsprung's disease:a systematic review and meta-analysis.Pediatr Surg Int,2016,32(8):751-757.
[6]TRAN V Q, MAHLER T,DASSONVILLE M,et al.Long-term outcomes and quality of life in patients after Soave pull-through operation for Hirschsprung's disease:an observational retrospective study.Eur J Pediatr Surg, 2018,28(5):445-454.
[7]YOKOTA K,UCHIDA H,TAINAKA T,et al.Single-stage laparoscopic transanal pull-through modified Swenson procedure without leaving a muscular cuff for short-and long-type Hirschsprung disease:a comparative study.PediatrSurgInt,2018,34(10):1105-1110.
[8]ZHANG J S,L I L,HOU W Y,et al.Transanal rectal mucosectomy and partial internal anal sphincterectomy for Hirschsprung's disease.J PediatrSurg,2014,49(5):831-834.
首都儿科研究所普通(新生儿)外科,主任医师,教授,博士生导师。国家卫健委小儿腔镜外科专家委员会主任委员,国际小儿腔镜外科(IPEG)亚洲区主委。从事小儿外科30余年,率先将腹腔镜技术应用于小儿外科,致力于消化道畸形外科技术创新的临床研究,开展了一系列新技术,目前已覆盖儿外科80%以上病种。创建我国微创治疗体系,提出了适用儿童的腹腔镜基本技术,如缝合、打结和悬吊牵引等;开创我国具有国际先进水平的56种腔镜治疗先天畸形的手术,特别是像腹腔镜胆总管囊肿切除等复杂大手术。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
人卫知识数字服务体系






 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.