一、定义
长期不明原因发热在国际上普遍被称为不明原因发热(fever of unknown origin,FUO)。多数急性发热要么得到及早诊治,要么呈自限性(特别是急性传染病),因此多不会是FUO的病因,但非自限性急性发热如未得到确诊及有效治疗,病情也可持续成为FUO的病因。长期发热(或称慢性发热)可以是FUO的病因,但不等同于FUO,因为长期发热指的是发热性疾病的自然病程,如果患者发热开始时及时就诊并得到早期诊断和早期有效治疗,疾病控制了就不存在长期发热,亦无所谓“不明原因”。严格定义FUO的目的是认识这类疾病的规律,以求找到合理的诊断方向、流程和具体措施,从而尽快得出确定的诊断。目前普遍接受的FUO的定义:①发热持续3周以上。②多次(2次或以上)体温≥38.3℃。③经完整的病史询问、体格检查及常规实验室检查后仍不能明确诊断,常规实验室检查包括血、尿、粪常规,ESR和CRP,生化和酶学检查,铁蛋白,抗核抗体和类风湿因子,血培养(3次),尿细菌培养,X线胸片,腹部B超,结核菌素皮试。
二、未能确诊的原因
1.临床医师病史询问和体格检查时的疏漏,实验室检查存在准确性、重复性的问题及临床医师对实验室检查结果的解释问题。
2.临床医师对慢性发热疾病的疾病谱认识不足,特别是对某些少见疾病认识不足。
3.疾病发病或临床过程表现不典型,或疾病本身缺乏特征性临床表现和实验室检查结果。
4.某些疾病的病灶隐蔽,不易被常规检查手段所发现。
5.诊断未明时即用了抗菌药物、退热药或糖皮质激素,干扰了疾病典型临床表现和病程。
6.还有罕见病,甚至临床医师还未认识的发热性疾病构成真正意义的原因不明发热。
7.对病情重、进展快而死亡的病例没有足够时间做出诊断。
三、鉴别诊断的要点
(一)FUO的疾病
1.认识长期发热性疾病的疾病谱
认识长期发热性疾病的疾病谱,有助于对鉴别诊断有个总体的轮廓(表1)。

表1 长期发热疾病
2.了解FUO的各种疾病
表2和表3分别是国外和国内报道的FUO各种病因构成比,表4是国内报道的FUO几种主要病种的构成。结果显示,我国FUO的病因一直以感染占首位,其次为结缔组织病,再次为肿瘤。近30年来感染和结缔组织病构成比并无明显改变,而肿瘤构成比下降了,相反,诊断不明病例构成比增加了。这一现象提示,先进诊断手段的发展可以提高肿瘤的诊断水平,但结核病、淋巴瘤和难于明确诊断的结缔组织病仍然是长期发热诊断的挑战,而各种少见、罕见病和我们还不认识的疾病构成了真正意义的FUO。表5是我国2004年发表的大宗FUO病例的病种分析,可供参考。表6列出所有报道过的FUO病种,意在帮助临床医师在碰到FUO疑难病例时可在其中找到启发,再进一步自行进行文献检索。
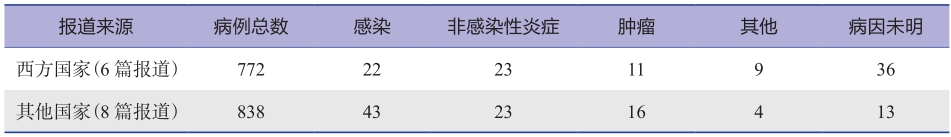
表2 国外报道FUO的病因构成比/%
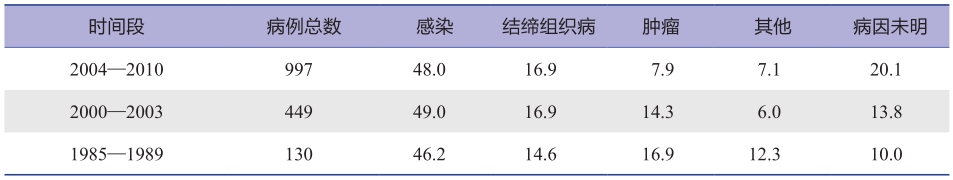
表3 北京协和医院3个时间段FUO的病因构成比/%
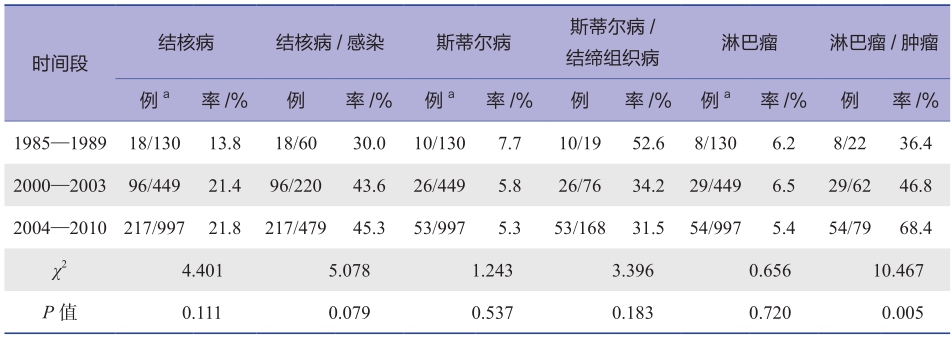
表4 北京协和医院不同时间段FUO的主要病种构成
注:a.分母为不明原因发热例数。
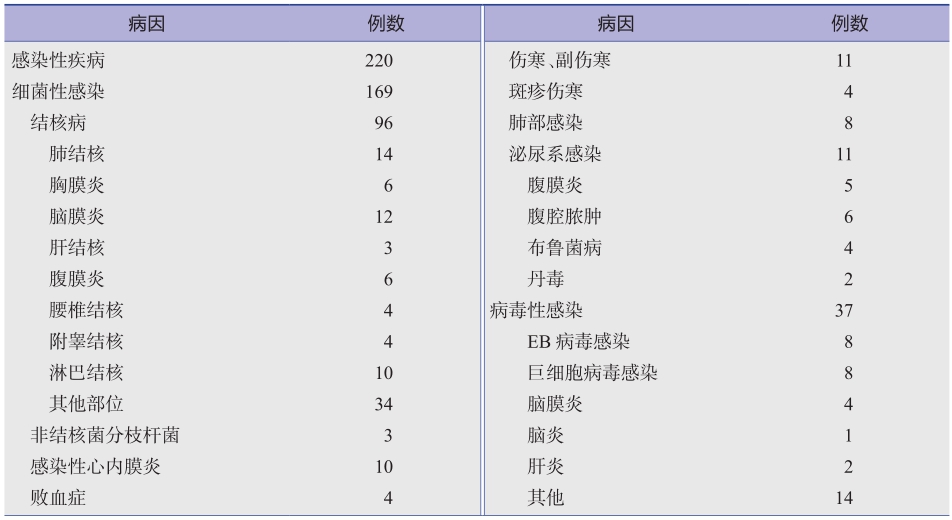
表5 449例不明原因长期发热的病因分类
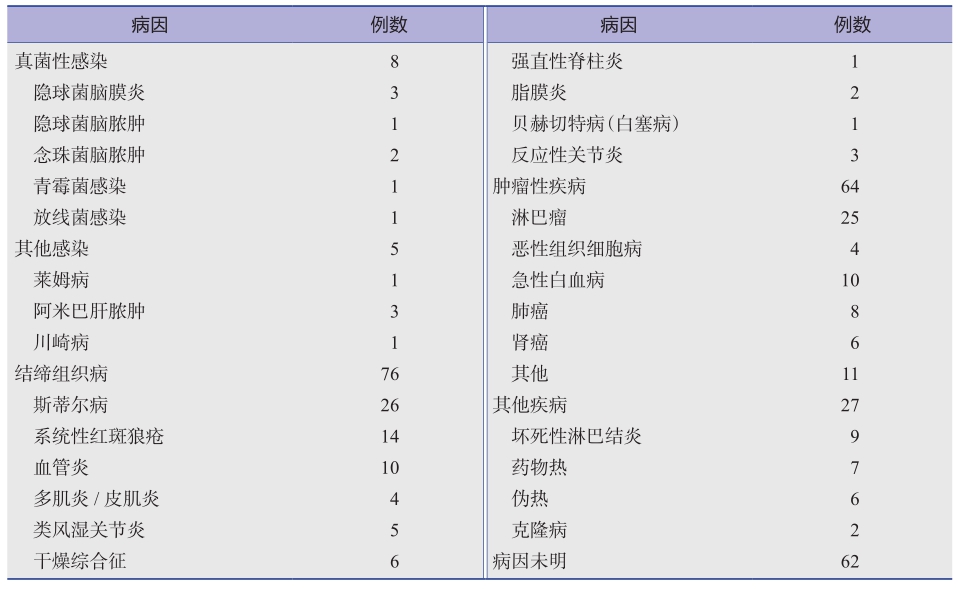
续表

表6 所有被报道的FUO

续表
注:a.该表涵括文献中描述的所有不明原因发热。b.CAPS包括慢性婴儿神经性皮肤和关节综合征(CINCA,也称新生儿发病多系统炎症性疾病,或NOMID)、家族性寒冷型自身炎症综合征(FCAS)和Muckle-Wells综合征。
(二)各类FUO疾病的鉴别要点
1.感染性疾病
(1)表现为慢性迁延病程的传染病
导致诊断延误主要有两种情况:①我国目前传染病仍不少见,但我国幅员辽阔,各地疫情差异很大,对于某地区临床医师很熟悉的传染病,在另一地区的临床医师并不熟悉甚至从未见过。如布鲁菌病,在内蒙古、新疆牧区并不少见,当地临床医师很容易诊断,但如果患者到了东南沿海地区,对那里的医师而言则成了“罕见病”。这类自然疫源性传染病的地域性很明显。避免延误诊断的方法是,不要放松对发热性传染病的警惕,要充分了解各地传染病的分布,问诊要包括居住地、旅游史、接触史等详细流行病学资料。不少传染病病程中常有特征性皮疹,有助鉴别。可疑者进行特异性免疫学检查和病原学检查可获诊断。②一些常见传染病如恙虫病、伤寒和副伤寒、结核病等,常呈散发,当临床表现不典型或病灶隐蔽时易漏诊。避免延误诊断的关键是要想到把这些疾病放在鉴别诊断中。兹就需要特别强调的结核病讨论如下:
我国是结核病高发国家,近年结核病发病有增加趋势,在我国报道的FUO病种中结核病占首位,足见该病在FUO鉴别诊断中的重要性。结核病包括肺结核和肺外结核。肺外结核可与肺结核共存,但亦可以单独存在。虽然肺结核比肺外结核常见,但在FUO中则以肺外结核为主。肺外结核诊断困难之处在于:患者可以在起病相当长一段时间内仅表现为发热(可伴非特异性结核毒性症状),而结核病变所累及的组织器官相关症状无或轻,或因病灶隐蔽一般实验室和影像学检查不易发现,或即使发现病灶,亦难与所在组织器官的其他相似病变鉴别。诊断的关键还是要高度警惕结核病是我国FUO的最常见病因,下列措施有助结核病诊断:①有结核病史和/或接触史应注意。②PPD皮试虽常有假阴性和假阳性,但强阳性则高度提示结核病可能,γ-干扰素释放试验也有假阴性和假阳性,但因敏感性高,若阴性提示结核病可能性较少。③常规X线胸片和腹部B超未发现病灶时,对疑诊者行相应胸、腹、盆腔CT可能发现病灶;空腔脏器结核病灶则有赖内镜检查;浆膜腔液(如胸腔、腹腔、关节腔、脑脊膜腔)则通过穿刺取得标本检查。④各组织器官结核病与相似疾病的鉴别诊断大多有相应共识。⑤确诊大多需要活检或穿刺,以查到抗酸杆菌和/或病理组织学发现干酪坏死性肉芽肿为准。高度疑诊但难与相似疾病鉴别时,可按有关共识,行抗结核诊断性治疗。⑥血行播散性肺结核表现为高热和明显毒血症状,但早期肺部粟粒阴影可未形成,多次眼底检查发现脉络膜结核结节有助早期诊断。⑦老年人结核病并不少见,对老年人发热待查,要注意结核病鉴别诊断。
(2)临床表现不典型或无明显特征性表现的非传染病感染性疾病
1)感染性心内膜炎
具有典型临床表现的感染性心内膜炎越来越少见,诊断困难常见于:发热而无心脏杂音者时被忽略;血培养阴性难以确诊;经胸超声心动图未见赘生物,缺乏诊断重要佐证。综合分析本病的易患因素和临床表现寻找诊断线索,通过提高血培养阳性率及通过特殊培养方法检出苛氧非典型微生物(微需氧、厌氧、L型细菌及立克次体或真菌),经食管超声心动图的应用等提高本病诊断水平。
2)败血症
少数败血症(如金黄色葡萄球菌、表皮葡萄球菌、真菌感染)未得到有效治疗时可呈慢性迁延而成为FUO的病因。诊断困难主要是临床表现被原发基础病掩盖或混淆,特别是血培养假阴性时。诊断的关键是提高血培养阳性率。
3)腹、盆腔及其他深部组织器官的细菌感染
感染病灶隐蔽及病变部位相应症状不明显或不典型是诊断困难的常见原因,多见于膈下脓肿、盆腔脓肿、腹膜后脓肿、脑脓肿等。CT/MRI一般可发现病灶。
4)深部真菌感染
多见于原有严重基础病免疫功能缺陷患者,但亦可偶发于无基础病的正常人,最常发生的深部真菌感染为肺部真菌感染和真菌性脑膜炎。因真菌感染病程常呈慢性迁延,症状较轻且不典型而延误诊断,即使有怀疑而病原学诊断亦时有困难。目前提出的侵袭性真菌病的分级诊断标准有助诊断。
2.结缔组织病
结缔组织病排在FUO病因中的第二位,包括症状各异又相互重叠的多种疾病。对于那些临床表现为慢性、间歇性发热,但不伴明显的毒血症状,病程迁延呈缓解与发作反复交替,伴关节痛、肌痛和皮疹,有多器官系统受累的患者,要考虑这类疾病。这类疾病是疑诊容易确诊难,长时间鉴别和随访是造成这类疾病一直高居FUO病因第二位的原因。原发性血管炎是FUO常见病因,对抗中性粒细胞胞质抗体(antineutrophil cytoplasmic antibody,ANCA)阳性一类血管炎诊断相对较易,但对ANCA阴性一类血管炎则需综合临床和结合病理,并常需做相关特殊检查方可诊断。据我国报道,成人斯蒂尔病是排在FUO结缔组织病病因首位的病种,本病虽有推荐的诊断标准,但切记,本病为一排除性诊断,只有在彻底排除感染、肿瘤、其他结缔组织病基础上才能做出诊断。长期随访也十分重要,有报道最初诊断为该病,长期随访最后诊断为淋巴瘤。
3.肿瘤
随着现代诊断技术的提高,肿瘤在FUO病因构成比逐步下降。可引起长期发热的癌以肝癌、肾癌、肾上腺癌、鼻咽癌、结肠癌、广泛转移癌多见,其中以肝癌最常见,而肾癌最隐蔽。CT检查多可发现。而恶性肿瘤中,需要特别强调的是淋巴瘤。淋巴瘤一直排在FUO肿瘤病因的首位(近年我国报道占肿瘤病因2/3以上),在FUO单病种排名仅次于结核病,是FUO鉴别诊断中的大难题。诊断困难的原因:该病可发生于任何年龄、全身任何部位,发热可为首发或唯一症状,热型不一、热程可短可长,可无肿瘤累及部位相应症状,病灶可以很隐蔽,即使发现可疑病灶,有时取活检有困难,一次活检未必取到肿瘤(以肠NK/T淋巴瘤为例,往往需要多次大块活检才获得诊断),对活检标本非专业病理医师会漏诊,部分患者就诊时病情已急重,未等到诊断便死亡。诊断时热型和热程有时是重要线索,如有长期典型周期热而无其他特异性表现者应高度警惕本病。详细病史询问及体格检查力求发现可疑病灶线索。对疑诊病例常规行胸、腹、盆腔CT/MRI。高度疑诊者宜行PET-CT,该检查发现病灶的阳性率更高且可提供全身病变的完整信息。有认为在有脾大而的确无法发现其他病灶的长期不明原因发热,脾切除有助淋巴瘤诊断。活组织病理学检查及免疫组化是淋巴瘤诊断的“金标准”。
4.其他
药物热是FUO的常见病因。使用有明确药物热不良反应的药物后出现发热,特别是伴有皮疹出现者,很自然会考虑药物热的可能,停药后热退,再用再发可确诊。药物热难以诊断的情况是不伴皮疹的药物热,最常见是在使用抗生素治疗感染性发热过程中出现的药物热,有时药物热与感染性发热未能有效控制不易鉴别。如一般症状好转,体温下降渐趋正常后体温再度上升,患者虽有高热,但不伴明显的中毒症状,应考虑药物热的可能性。此时,若无新感染的证据,最佳的选择是停药观察而不是换另一种抗生素,若停药后热退,体温不再上升,则药物热的诊断成立。大多数药物都有发生药物热的可能,包括输注各种营养液,在接受多种药物特别是静脉给予药物时出现无法解释的发热,可考虑暂停全部药物或从最可疑药物开始逐步停用,观察停药后的反应。药物热一般在停药后48小时内消退,视药物排泄、代谢物而定,但重新使用多在数小时内再发热。
5.病因仍无法查明的发热
国内、外报道显示,FUO中有13%~36%最终仍为病因未明,这一比例在西方发达国家比我国还高,且并未因诊断技术的提高而降低。提示确有符合真正意义的不明原因发热的疾病存在。从报道看,这类患者相当部分是一般状况比较好,经排除需要紧急处理及预后不良的情况后,未再予进一步的深入检查,特别是有创检查。但从另一角度看,应该仍有相当部分患者存在罕见病或尚未认识的疾病。近年研究发现,有一组由于基因突变导致编码蛋白功能改变,进而导致固有免疫失调而最终引起全身或局部器官炎症反应的罕见疾病,称为自身炎症性疾病(AUID)。AUID虽多发生于幼年,但亦可发生于成人。常表现为反复发热,可伴皮疹、浆膜炎、淋巴结肿大和关节炎等,并可累及全身组织器官。家族性地中海热、Blau综合征已被确定为单基因遗传的AUID,而成人斯蒂尔病为多基因多因素的AUID。越来越多的疑难疾病通过结合临床表现和基因检测结果,最终被确诊为AUID。显然,这是临床医生在FUO诊断中应该考虑和值得进一步研究的问题。
(三)FUO的诊断流程
1.重复详细的病史询问及体格检查,仔细分析已有的实验室检查,对检查结果存疑的检查行复查或因病情已进展时对某些检查做必要复查,尽可能找到有某类或某种疾病指向性的线索。
2.在没有明确依据时还在使用抗生素或糖皮质激素的患者,条件许可时应停药,以利病情观察及进一步检查。
3.根据疾病指向线索做相应进一步检查,如疑传染病者做特异性免疫学检查和病原学检查,疑有病灶者做相应CT/MRI或内镜检查,疑血流感染者重复培养并特别注意培养条件,疑风湿免疫疾病做自身抗体检查,疑药物热停药观察等。
4.无疾病指向线索或根据可能疾病指向线索做了相应进一步检查但未查出结果者,考虑PET-CT检查。
5.发现病灶但未能确诊者根据需要做相应入路的活检或穿刺,标本做病理组织学检查或其他检查。
6.发热病情呈周期性而就诊时处于缓解期者,待患者在发作期时进行检查,更易取得阳性结果。
7.仍未查出病因者,考虑少见病、罕见病,进行文献检索,寻找诊断启发。
8.发热病因无法确定而有指征者可考虑诊断性治疗,例如疑结核病者的抗结核诊断性治疗、高度疑诊风湿免疫病时考虑糖皮质激素试验性治疗。不主张盲目使用抗生素。
9.一般状况良好,上述检查未能诊断者,随访观察。
内科学二级教授,一级主任医师,博士研究生导师,国务院政府特殊津贴获得者,中山大学资深名医。
医学博士,内科学二级教授,一级主任医师,博士研究生导师。国务院政府特殊津贴获得者,全国医药卫生系统先进个人,全国卫生系统先进工作者,中山大学名医。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。 此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
人卫知识数字服务体系







 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
