一、重症感染病原学送检现状
重症感染是重症医学的重要组成部分,重症医师高度重视病原学实验室检查,重症患者多在没有明确病原学之前即开始应用广谱的强力的抗感染治疗;如何减少由此经验性治疗带来的后续影响,包括细菌耐药、抗菌药物使用强度增高等,是重症医师非常关注的临床问题。长期以来,重症科室微生物送检量在大部分医院一直排院内微生物标本送检科室的前列。具有感染性疾病的重症患者在抗菌药物使用前,按要求尽量采用无菌腔道标本完成病原学送检,包括涂片镜检与培养,当不排除病毒与少见、苛养菌时要注意同时留取标本,送检mNGS。由于病原学流行具有地区差异,了解本地区或者本医院的重症感染病原学送检现况(包括送检率、标本分布、标本合格率、抗菌药物使用前比例、重复送检等)可以帮助规范化送检,掌握本科室流行病学趋势,为重症患者的临床抗感染的经验性治疗提供依据。但从目前国内、外文献来看,涉及此方面的文献极少,中国多中心耐药检测公开文章也多以细菌、标本类型进行分析,少有针对重症本身的数据分析,也提示我国重症医学的临床专家有必要联合医务管理、院感、微生物、药学专家进行多学科交流与相关数据荟萃整理。为后期建立重症感染自己的病原学送检特色提供数据依据。
二、重症感染微生物样本采样送检的问题
重症感染既可以是原发感染性疾病的延续,也可以是重症疾病发展中的继发疾病或者并发症,由于重症治疗中医疗处置的复杂性,其标本采样往往需要评估微生物标本采样前抗菌药物使用的影响、是否存在医疗环境带入的常驻耐药菌株、是否存在因此产生的标本污染、以及频繁重复送检带来的重症病原学流行病数据的偏倚性等。同时,阳性报告单解读还要考虑重症感染治疗中出现的菌群移位与微生态变化的临床意义。目前,这样的系统研究并不多见,也提示未来努力的方向。重症感染的病原学实验室诊断应该放在最重要的位置,美国重症医学会(Society of Critical Care Medicine,SCCM)、欧洲重症医学会(European Society of Intensive Care Medicine,ESICM)以及其他国家重症医学会在重症感染的相关指南里都做了相应说明,这些指南也是我国广大重症工作者需要积极关注的指导性文件来源,我国重症医学会积极参与翻译与宣讲相关文献,对更新和普及重症感染认知做出了贡献。2016年美国重症医学会出台《脓毒症和脓毒性休克的第三次国际共识定义 Sepsis 3.0》,后续美国重症医学会及各国重症医学会又陆续出台了一些相关修订指南,文件涉及的微生物学检测方法与内容都比较简略。美国传染病协会(Infectious Diseases Society of America,IDSA) 是重要的传染性疾病协会,编写了大量重要的抗感染指南,2018年出台了《临床感染性疾病微生物学送检指南》,在这个指南里,IDSA将感染性疾病的微生物送检按疾病类型进行了分类,在总论里强调:根据疾病类型的病原学送检应该去遵循所在专科学会的相关感染诊断指南,要参考其相关指南来确定所在实验室可以使用的实验方法。结合现状,我国重症医学会应该考虑去完成具有本专业特点的关于感染病原学诊断的一些纲领性文件,以便临床微生物室参考与使用。
重症感染性疾病的正确诊治需要正确的病原学诊断,而正确的病原学诊断的前提是样本的正确采样和送检。重症临床微生物样本的采样、送检、接收、检测涉及多个环节,不同部位的微生物样本采样的采集方式也各不相同。因此,由医院制定重症临床样本采样和送检的标准化流程管理制度,重症临床科室参照执行,医院感染管理科作为第三方进行监管,通过各部门协同合作从而实现临床微生物样本采样、送检、接收、检测的标准化管理,把好微生物检验质量控制的第一关,对重症临床后续诊疗尤为重要。
三、临床微生物样本采样送检基本原则
重症治疗中,医疗操作的复杂性,其标本采样往往需要评估微生物标本采样前抗菌药物使用的影响、是否存在医疗环境带入的常驻耐药菌株、是否存在因此产生的标本污染、以及频繁重复送检带来的重症病原学流行病数据的偏倚性等。阳性报告单解读还要考虑重症感染治疗中出现的菌群移位与微生态变化的临床意义。传统检验方法包括各种条件的培养、各种不同染色下的镜检,目前血流感染的国际通行金标准仍然是血培养结果。
病灶取材标本直接镜检寻找病原体,是快速经济有效的实验方法,但对实验人员专业水平要求比较高。同时,传统培养检验方法在病毒、难培养病原体、寄生虫、非典型病原体的检测上有一定困难,如果传统检验方法未能给出明确病原学结果,从而影响患者准确诊疗的感染性疾病、新发突发传染病、验证常规检验结果或排除其他发热疾病,推荐临床通过聚合酶链反应(polymerase chainreaction,PCR)检测拟诊疑似常见病原微生物,也可以选择mNGS技术以加快病原体的寻找。
关于病原微生物宏基因组检测(mNGS)的使用,由于该技术不依赖于传统微生物培养,而是直接对临床样本中的核酸进行高通量测序分析,能够快速、客观地检测临床样本中的病原微生物(包括病毒、细菌、真菌、寄生虫等),mNGS使用场景主要是重症中枢神经系统、呼吸系统和循环系统感染性疾病的感染病原学诊断与鉴别诊断。相较于传统的病原微生物检测方法(如形态学检测、培养分离、生化检测、免疫学检测等),mNGS在敏感性、特异性、时效性、信息量等方面具有非常大的优势。美国的一项研究对95例中枢神经系统感染患者的脑脊液样本进行mNGS检测,与常规临床实验室检查结果相比,mNGS的准确度为90%,敏感性为73%,特异性为99%,阳性预测值为81%,阴性预测值为99%。复旦大学中山医院的胡必杰团队对561例患者的各种标本进行mNGS检测,与培养相比,mNGS测序对结核分枝杆菌、厌氧菌、真菌的检出率均显著提高;而以临床诊断为金标准,mNGS测序比培养的敏感性显著提高(50.7%比35.2%)。另外,mNGS在新发病原体、少见病原体、及混合感染的诊断中具有同样的优势,如新型冠状病毒(SARS-COV-2)的发现、利士曼原虫、脓肿分枝杆菌合并耶氏肺孢子菌感染病原学的应用等。
虽然mNGS在感染性疾病的诊断中凸显出巨大优势与潜力,但该技术从实验室走向临床也面临诸多挑战。未来迫切需要在临床病原数据库建设、统一标准解读报告等问题上做出更多的探索和总结。
样本采集送检原则分为总原则和基本原则。
(一)总原则
(1)实验室应制定所在机构的临床微生物学检验标本采集手册,该手册提供的信息包括(但不限于)下列内容:
1)检验项目与方法;
2)适应证;
3)标本采集部位与类型;
4)标本采集、转运所需要的装置/容器和转运培养基;
5)标本采集方法与要求;
6)转运时限、贮存条件;
7)生物安全防护信息;
8)需要获得的临床资料。
(2)实验室发布的标本采集手册宜对特殊菌的培养要求给予明确说明,以保证医护人员能就采集的标本进行特殊培养的进一步要求,包括(但不限于)下列内容:
1)延长培养时间,例如:重症患者血液标本怀疑巴尔通体、布鲁菌、弗朗西斯菌等引起的感染,重症患者呼吸道标本怀疑诺卡菌引起的感染等;
2)通过重症医生与微生物室专家患者病情沟通,考虑选择专用培养基。例如:血液中怀疑分枝杆菌感染宜选择专用的分枝杆菌培养瓶;
3)考虑选择特殊的气体和温度环境要求。例如:脑膜炎奈瑟菌和淋病奈瑟菌等需要CO2环境,弯曲菌和幽门螺杆菌培养需要微需氧环境;怀疑双相真菌感染,宜同时选择25℃及37℃两个温度进行培养;
4)重症患者考虑特定感染宜同时进行厌氧培养。例如:肝脓肿等封闭脓肿、腹膜炎、腹腔感染和糖尿病足感染等;
5)活菌培养在后期药敏实验、病原菌的同源、进化、毒力、耐药性等研究上都有重要意义,不可以放弃。
(二)基本原则
(1)重症患者在抗生素治疗之前采集标本,治疗中为评估治疗效果或治疗后为评估结局需进行采样。
(2)应当尽快在疾病初发时采集首份标本,尤其应该在抗生素使用前完成标本采集。
(3)须避免感染部位周围以及感染部位附近皮肤或黏膜定植菌群的污染。可以考虑邀请微生物专家与重症医生一起进行床旁采样与接种。
(4)对于有多种细菌定植的部位,比如呼吸道标本、皮肤软组织标本、腹腔引流液等宜选择合适的方法检验特定的病原菌,并防止非致病定植菌群的污染。
(5)在呼吸道病毒流行季节注意检验呼吸道病毒宜采用植绒拭子采集鼻咽标本,送检PCR、mNGS、tPCR等核酸检测技术。
(6)普通拭子标本不宜用于厌氧菌培养,建议采用专用厌氧拭子转运。也可以邀请微生物专家与重症医生一起进行床旁采样与接种。
(7)除了血液标本外,其他所有标本进行厌氧培养前均应进行革兰染色(粪便艰难梭菌培养除外)。
(8)无菌体液(例如胸水、滑膜液、心包液和脑脊液)宜放入无菌管或含抗凝剂(注意某些抗凝剂对一些细菌有抑制作用,如果使用,则需告知临床其中的影响)的无菌管送检,也可注入一定量(最好10mL)的样品到血培养瓶中进行增菌培养;怀疑细菌或真菌感染时,除了血液标本之外,所有无菌体液标本均宜进行革兰染色镜检。
(9)重症患者如需外科手术,标本宜送液体或组织做涂片和培养,拭子标本仅用于特殊情况。
(10)采集静脉血时,应首先采集血培养标本,再采集用于其他检验的标本。
(11)不宜送检或接收导尿管的管尖进行培养。
(12)真菌培养宜采集深部标本或组织标本。
(13)做病毒血清学检验时,宜根据不同病毒选择不同的采集时间和抗体类型;发病早期通常检验病毒特异的IgM抗体;而对恢复期患者,在疾病急性发作和发作后间隔2周~4周采集双份血清,检验IgG抗体。
(14)特殊情况下(如怀疑厌氧菌感染时)可以考虑床旁采样。
(15)标本采集须符合生物安全规定。
四、微生物实验室检验流程
由于篇幅所限,仅列举血培养检测流程和呼吸道标本检测流程。
(一)血培养标本采集、运送标准操作规程
血培养是重症感染寻找病原学证据,获得致病菌药敏等重要方法,在大部分三级医疗单位,重症血培养送检率是最高的,阳性率一般也是比较高的。为了保障阳性率,应该遵循以下基本原则:
1. 重视采血指征
(1)菌血症
可疑感染患者出现以下一种或几种情况时,应进行血培养:
①发热(>38℃)或低温(<36℃);
②寒战;
③外周血白细胞计数改变(计数>10.0×109/L,特有“核左移”时;或计数<4.0×109/L);
④呼吸频率>20次/min或动脉二氧化碳分压<32mmHg;
⑤心率>90次/min;
⑥皮肤黏膜出血;
⑦昏迷;
⑧多器官功能障碍;
⑨血压降低;
⑩C反应蛋白、降钙素原升高及突然发生生命体征的改变。
(2)当怀疑存在感染性心内膜炎
凡原因未明的发热持续1周以上,伴有心脏杂音或心脏超声发现赘生物,或原有心脏基础疾病、人工心脏瓣膜植入患者,均应进行血培养检测。
(3)当怀疑存在导管相关血流感染
患者带有血管内导管超过1天或者拔除导管未超过48h,出现发热(>38℃)、寒战或低血压等全身感染表现,不能除外由血管内导管引起感染可能的,应多次进行血培养检测。
2. 采血时机
(1)应在抗微生物药物使用之前采集,不能停药的患者应在下一次使用抗微生物药物之前采集。
(2)应在患者寒战开始时,发热高峰前0.5-1h内采血。
(3)感染性心内膜炎:①急性心内膜炎:立即采集血培养。宜在经验用药前30min内不同部位采集2-3套血培养。②亚急性心内膜炎:宜每隔0.5h-1h采集1套血培养,不同部位共采集3套血培养。如24h培养阴性,宜加做2套血培养。
(4)除怀疑感染性心内膜炎外,2-5天内无需重复采集血培养标本。
3. 采集流程
(1)静脉穿刺采血
①严格按照《医务人员手卫生规范》,认真洗手或手消毒,严格无菌操作,尽量避免接触穿刺点皮肤。②血培养瓶消毒:去除血培养瓶防尘盖后用75%酒精消毒培养瓶橡皮塞,自然待干60s。③静脉穿刺点皮肤消毒:采血部位通常是肘静脉,用消毒液从穿刺点由内向外画圈消毒,消毒区域直径10cm以上,待消毒液挥发干燥后穿刺采血。皮肤消毒可采用两步法:75%酒精消毒,待干;吉尔碘消毒,作用1分钟,待干。一步法:2%葡萄糖酸氯己定消毒,作用30s(两个月以内新生儿不适用)。④戴手套:如需对穿刺部位触诊,带无菌手套;无需对穿刺部位触诊,带清洁橡胶手套。⑤采血:成人及青少年:同时在不同的部位采集2-3套(每套含需氧瓶和厌氧瓶各一个,每瓶采血量8-10ml)。儿童及婴幼儿:通常仅采集需氧瓶;抽血量不应超过患儿总血量的1%,或参考说明书。
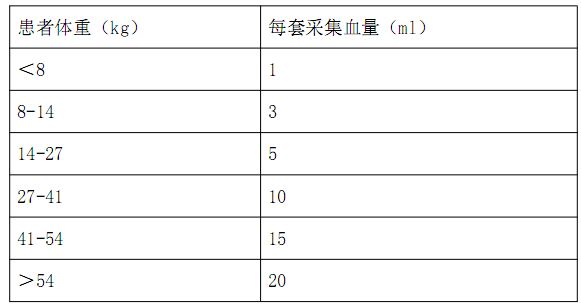
表1 推荐采血量
下列情况时,考虑厌氧培养:分娩过程中延迟破膜的新生儿,其母亲产褥期患腹膜炎、慢性口腔或鼻窦感染、蜂窝组织炎(特别是肛周及骶骨),有腹部感染症状或体征,咬伤,破伤风、脓毒性静脉炎、接受类固醇治疗的儿童。
直接用采血针将血从患者静脉吸入带刻度的负压血培养瓶,以减少污染环节。若用注射器无菌穿刺采血,应排尽针头内空气,直接注入血培养瓶,勿换针头(如果行第二次穿刺或用头皮针取血时,应换针头)。
血量充足时,采血针采集的血液应先注入需氧培养瓶,后注入厌氧培养瓶;注射器采集的血液反之。血量不足时,优先注入需氧瓶,剩余注入厌氧瓶。避免注入空气,轻轻混匀以防血液凝固。
需要时,也可以按mNGS商品要求留取血标本送检mNGS。
(2)深静脉导管采血(仅限于疑似导管相关血流感染患者)
导管相关性感染是重症医生要特别警惕的,其检测方法分导管保留和导管不保留,具体操作如下:
保留导管:①血培养瓶消毒:去除血培养瓶防尘盖后用75%酒精消毒培养瓶橡皮塞,自然待干60s。②用75%酒精棉片用力擦拭导管接口处15s以上。③连接注射器抽取血液(成人3ml,儿童0.2ml)弃去;重新连接一个新的注射器采集推荐量的血液,注入培养瓶,混匀。④用肝素或生理盐水冲管。⑤此法需要外周静脉和导管内各采取1套血培养标本,在培养瓶上标注采集部位,送往微生物实验室,同时进行上机培养。
不保留导管:①无菌拔出导管。②通过无菌操作剪取已拔出的导管尖端5cm,在血平板上交叉滚动4次,立即送临床微生物实验室进行培养,或采用超声震荡法留取菌液接种。③同时采集2套外周静脉血培养。
4. 标识和申请单
(1)每套血培养瓶上标签应有唯一标识号或条码,并标注采集的时间和部位。
(2)如疑似感染性心内膜炎或疑似导管相关血流感染患者的标本,申请单除应包括患者基本信息外,一定要注明疑似诊断,并注明患者是否正在使用抗微生物药物。
5. 送检要求
(1)尽快送检,导管尖端尽可能在15分钟内送至实验室,血液标本至少保证2h之内送至临床微生物实验室。
(2)不能及时送检者,应置室温暂存。血培养瓶接种前后都禁止放冰箱。
(3)安全防护:放标本的容器必须防漏,禁止将渗漏的标本送至临床微生物实验室。
6. 实验室拒收标准
由于血培养标本采取不易,且血流感染患者往往病情急重,实验室应尽可能接受血培养标本,并尽快进行培养检测。除非以下几种情况:
(1)血培养瓶破裂、渗漏;
(2)血培养瓶内注入非无菌标本;
(3)血培养瓶标识错误或无标识。
需要说明的是,国内外就重症的血流感染诊断做了许多研究工作,有望改变重症病原学检测的思路,缩短病原学确定时间,为重症及时精准治疗打下基础。2018年侵袭性念珠菌血症的文章里提到T2, T2MR技术可以将念珠菌的确定在2个小时内完成,不仅如此,该技术也可以完成金黄色葡萄球菌、大肠埃希氏菌、肺炎克雷伯菌、铜绿假单胞菌、新型隐球菌等病原菌的快速鉴定,并能对简单耐药基因型进行报告,在重症具有广泛的应用场景。
(二)下呼吸道标本采集与运送标准操作规程
重症患者因病情需要,执行气管插管术较多,要了解插管48小时后,管道内外壁容易形成生物被膜引起细菌的定植,人工气道吸出痰很难代表下呼吸道尤其是肺部感染的微生物状态,故病原学诊断价值大大降低。另外,要注意肺泡灌洗液与吸出痰的区别,前者可以通过定量接种完成病原学的生长量的判定,能更好地反应肺部病灶处的情况,后者会混有大量污染与定植菌,要反复确定临床意义。以上标本都需要通过显微镜镜检其扁平上皮细胞含量来确认标本质量。检测病原学需要时,也可以按mNGS要求留取肺泡灌洗液标本送检mNGS。
1.送检指征
(1)咳痰适应对象
针对社区来源呼吸道危急重症病人,咳嗽、脓性痰,伴有发热,影像学检查出现新的或扩大的浸润影;气道开放患者,出现脓痰或血性痰;考虑下呼吸道感染患者采集痰液标本,同时送血培养标本。
(2)经人工气道吸引适应对象
仅当气管插管或气管切开等人工气道患者出现肺炎症状时(如发热或者浸润),可通过吸痰管从气道吸取标本。
(3)支气管镜适应对象
对于疑似肺炎患者,如有机会进行气管镜检查,则可同时采集肺泡灌洗液进行培养。不能进行深部咳痰的患者,也可考虑通过气管镜获取标本。
①支气管肺泡灌洗液适用于检测条件致病菌引起的肺部感染患者。
②支气管灌洗液只用于严格致病菌引起的肺炎患者,如:结核分枝杆菌、军团菌属、内源性真菌。
③保护毛刷标本只用于诊断细菌性肺炎患者,注意涂片送检显微镜镜检。
④通过支气管镜活检适用于抗酸杆菌和真菌培养,也可以送检PCR、mNGS等核酸检测实验。
2.采集方法
(1)清新无插管的患者取痰标本
①向患者说明如何进行咳痰。
②咳痰前,指导患者用无菌生理盐水漱口;戴假牙者应该先摘掉假牙。
③指导患者咳出深部痰,置无菌容器内,注意勿留取唾液和鼻腔分泌物。
④无痰或痰量极少者可用氯化钠溶液5ml雾化吸入约5min后留取痰液,置无菌容器内。
(2)经人工气道采集痰标本
①进行手卫生后将一次性吸痰管拆开,连接负压吸引管,调节负压吸引器至适宜负压。
②折叠一次性吸痰管末端,插入人工气道至适宜深度,见吸痰管内痰液吸出,折叠一次性吸痰管退出,将一次性吸痰管与吸引器分离,将痰液注入无菌容器内。
③如痰液黏稠可向吸痰管末端注入少量生理盐水,将痰液冲入无菌容器内。
(3)经支气管镜采集标本
经支气管镜依次采集标本:支气管肺泡灌洗液、支气管灌洗液、保护毛刷标本、支气管活检标本。
①支气管肺泡灌洗液采集方法:患者咽喉局部麻醉后,导入纤维支气管镜。通过纤维支气管镜对病灶所在支气管段或亚段开口,经操作孔道分5次(每次注入20ml-50ml)快速注入总量为60ml-100ml的37℃或室温无菌生理盐水后,以合适的负压(推荐<-100mmHg)充分吸引回收,可直接使用标本采集器送检,也可在无菌操作下吸取10-20ml回收液到带螺帽无菌容器中,立即送检。
②支气管灌洗液标本采集方法:经口或鼻导入支气管镜,通过管道开口灌入10ml无菌生理盐水,吸出,装入无菌样品杯中立即送检。
③保护毛刷标本采集方法:将纤维支气管镜插入亚段支气管可疑感染部位,经支气管镜刷检孔推出双层套管中的毛刷(远端填塞聚乙二醇),刷取脓性分泌物,采样后将毛刷回收入双层套管并退出纤维支气管镜,用无菌剪刀剪断毛刷,置于含1ml生理盐水的无菌容器中(仅供需氧培养),快速送检。
④支气管活检标本采集方法:将活检钳推入所选择的病变区,打开活检钳在患者呼气末关闭活检钳取得标本,将标本放入2ml的无菌生理盐水中,立即送检。
3.标识及申请单
(1)标本盒上的标签要求有唯一标识号或条码,注明痰标本采集时间和检测目的。
(2)申请单除应包括患者基本信息外,注明患者的临床诊断、症状、是否使用了抗微生物药物、检测目的,标识是普通培养、抗酸杆菌还是真菌培养。一定要注明标本采集时间。
4.运送和保存
(1)标本采集后需尽快送到实验室,不能超过2小时。
(2)不能及时送达或待处理标本应置于2-8℃冰箱保存(疑为肺炎链球菌和流感嗜血杆菌等苛养菌不在此列),以免杂菌生长,但不能超过24小时。
(3)安全防护:放标本的容器必须防漏,禁止将渗漏的标本送至临床微生物实验室。对可疑烈性呼吸道传染病(SARS、肺炭疽、肺鼠疫等)的患者标本,在采集、运送或保存过程中必须注意生物安全保护。
5. 实验室拒收标准
(1)质量不合格痰标本:显微镜下细胞学检查发现标本受口咽部菌群污染。合格痰标本应鳞状上皮细胞<10个>25个/低倍视野,或白细胞/鳞状上皮细胞>2.5;
(2)没有标签或标签贴错;
(3)标识信息不明,未提供采集时间等;
(4)超过2小时送达实验室,且没有正确保存的标本;
(5)运送容器选择不当或有渗漏;
(6)同一天同一项目重复送检。
五、关于临床微生物样本采样送检相关管理制度
通过对病原微生物送检的科室管理,努力实现临床抗微生物药物使用从经验治疗转向精准治疗。
(一)提供标准,强化培训
1.提供标准
由医院提供临床微生物标本采集及送检操作手册,内容包括临床采样指征、采样要求、采集方法、申请单和标签、标本运输、实验室拒收标准等,做到有规可循,制订符合医院情况的SOP。
2.培训宣传
指导临床开展微生物标本检验项目的正确选择、采样与运送方法。定期宣传临床相关的学术技术进展,如微生物检验的新方法、新技术和新概念。
(二)微生物送检纳入医院绩效考核
制定各科室治疗前微生物送检率目标值并进行考核。定期通报重点科室病原微生物流行和药敏情况,重点科室病原微生物送检率、重点科室抗微生物药物使用情况,以量化病原微生物送检与临床抗微生物药物使用的相关性。以临床微生物采样送检为起点建立以科室为督导单元,以医疗、护理、药学、检验科、院感共同参与的MDT制度,从而落实抗微生物药物规范化的使用。
(三)标准性操作纳入院内通报
微生物室应定期向临床科室科主任发布关于标本质量的反馈意见,包括拒收标本的种类和数量、拒收标本的主要原因分析、进一步改进的意见和建议,听取临床的反馈、定期向全院公布科室统计数据,实施信息化管理。
科室严格落实医院感染管理的各项规章制度,定期对本科室各项标准性操作措施落实情况进行培训,并持续改进。医务人员按时参加医院及科室组织的标准性操作知识培训,临床医院感染管理小组定期组织本科室标准性操作知识培训。根据患者诊疗情况及时进行病原学检测。根据细菌耐药性监测结果及药物敏感性报告,合理使用抗微生物药物。
(四)第三方送检人员纳入医院管理
针对临床微生物检验样本采集后都应立即送往实验室,应该在2小时内送达,放标本的容器必须具有生物安全标识,符合生物安全要求,做到密封、防渗漏,禁止将污染和渗漏的标本送往实验室。严禁将带有裸露针头的注射器送往实验室。由院感办针对微生物第三方送检人员开展定期培训。
(五)提升医院微生物学科能力
微生物实验室主动与临床沟通完善微生物检验项目,开展相应病原学检测,提高感染性疾病诊断水平。科室引进卫星血培养(金标准)提高血培养检验效率,减少送检时间,降低阳性血培养检测时间。同时,开展分子诊断技术,进一步缩短微生物检测时间。尤其是疑难、危重、特殊的感染患者,早期明确的病原学诊断有利于及时开始针对性治疗,降低抗微生物药物滥用风险,减少医疗资源的耗费,实现感染性疾病的精准医疗。
参考文献:
[1] Shankar-Hari, M; Phillips, GS; Levy, ML; Singer, M; et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3).Jama. 2016 February 23; 315(8): 801–810
[2] J. Michael Miller, Matthew J. Binnicker, Sheldon Campbell, et al.A Guide to Utilization of the Microbiology Laboratory for Diagnosis of Infectious Diseases: 2018 Update by the Infectious Diseases Society of America and the American
Society for Microbiology CID 2018 June ;67(6):813-816.
[3] Mridu Sinha, Julietta Jupe, Hannah Mack, Todd P. Coleman, Shelley M. Lawrence, Stephanie I. Fraley Emerging Technologies for Molecular Diagnosis of Sepsis JCM 2018 April 31(2 )e00089-17
[4] Mary E. Brandt,Carey-Ann D. Burnham ,Angela Caliendo Sections et al.Manual of Clinical Microbiology (12th Edition) 2020
[5] Chiu CY, Miller SA. Clinical metagenomics. Nat Rev Genet. 2019 Jun;20(6):341-355.
[6] Miller S, Naccache SN, Samayoa E, Messacar K, Arevalo S, Federman S, et al. Laboratory validation of a clinical metagenomic sequencing assay for pathogen detection in cerebrospinal fluid. Genome Res. 2019; 29(5):831–42.
[7] Miao Q, Ma Y, et al. Microbiological Diagnostic Performance of Metagenomic Next-generation Sequencing When Applied to Clinical Practice. Clin Infect Dis. 2018 ;67(suppl_2): S231-S240.
[8] Ren LL, Wang YM, et al. Identification of a novel coronavirus causing severe pneumonia in human: a descriptive study. Chin Med J (Engl). 2020; 133(9):1015-1024.
[9] Wang C, Li A, Shi Q, Yu Z. Metagenomic next-generation sequencing clinches diagnosis of leishmaniasis. Lancet. 2021;397(10280):1213.
[10] Xie D, Xian Y, You J, Xu W, Fan M, Bi X, Zhang K. Co-Infection Pneumonia with Mycobacterium abscessus and Pneumocystis jiroveci in a Patient without HIV Infection Diagnosed by Metagenomic Next-Generation Sequencing. Infect Drug Resist. 2021; 14:879-888.
[11] Li N, Cai Q, Miao Q, Song Z, Fang Y, Hu B. High-Throughput Metagenomics for Identification of Pathogens in the Clinical Settings. Small Methods. 2021;5(1):2000792.
[12] 宏基因组学测序技术在中重症感染中的临床应用共识专家组, 中国研究型医院学会脓毒症与休克专业委员会, 中国微生物学会微生物毒素专业委员会,等. 宏基因组学测序技术在中重症感染中的临床应用专家共识(第一版)[J]. 中华危重病急救医学, 2020, 32(05):531-536.
[13] .GB/T42060-2022《医学实验室--样品采集、运送、接收和处理的要求》
[14] Cornelius J. Clancy, M. Hong Nguyen Diagnosing Invasive Candidiasis JCM May 2018 Volume 56(5 ):1909-1917
[15] .WS/T640-2018《中国卫生行业标准-临床微生物学检验样本的采集和转运》
[16] .WS/T499-2017《中国卫生行业标准-下呼吸道感染细菌培养操作指南》
[17] .WS/T503-2017《中国卫生行业标准-临床微生物实验室血培养操作规范》
[18] .WS/T805—2022《中国卫生行业标准-临床微生物检验基本技术标准》
[19] .马小军,周炯,杨启文,等(译).美国微生物学会临床微生物标本送检指南[M].北京:科技学术文献出版社,2013.
[20] .胡必杰,倪语星,马小军,等.临床微生物标本规范化采集和送检中国专家共识[M].中华预防医学会感染控制分会,2017.
[21] .胡必杰,高晓东,韩玲样,等.医院感染预防与控制标准操作规程[M].上海科学技术出版社,2019.
[22] Hui Wang, Wenhong Zhang & Yi-Wei Tang Clinical microbiology in detection and identification of emerging microbial pathogens: past, present and future Emerging Microbes & Infections 2022,(11)2581-89
程剑剑,男,呼吸与危重症医学科主任医师,河南省人民医院医务部负责人;国家卫生健康委药事管理与药物治疗学委员会委员;中华医学会细菌感染与耐药防治分会委员;中国医院协会抗菌药物合理应用工作委员会委员;中国医师协会重症医师分会委员;河南省医院协会抗菌药物合理应用管理分会主任委员;河南省医学会重症医学专业委员会副主任委员;河南省医学会呼吸专业委员会副主任委员;河南省医师协会重症医学分会副会长;河南省抗击新冠肺炎疫情先进个人;“呼吸重症-呼吸亚重症-呼吸康复一体化”诊疗模式主要创建人。
免责声明
版权所有©人民卫生出版社有限公司。 本内容由人民卫生出版社审定并提供,其观点并不反映优医迈或默沙东观点,此服务由优医迈与环球医学资讯授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
来源:人民卫生出版社《临床知识》约稿
作者:程剑剑教授,河南省人民医院呼吸与危重症医学科
编辑:环球医学资讯常路






 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.